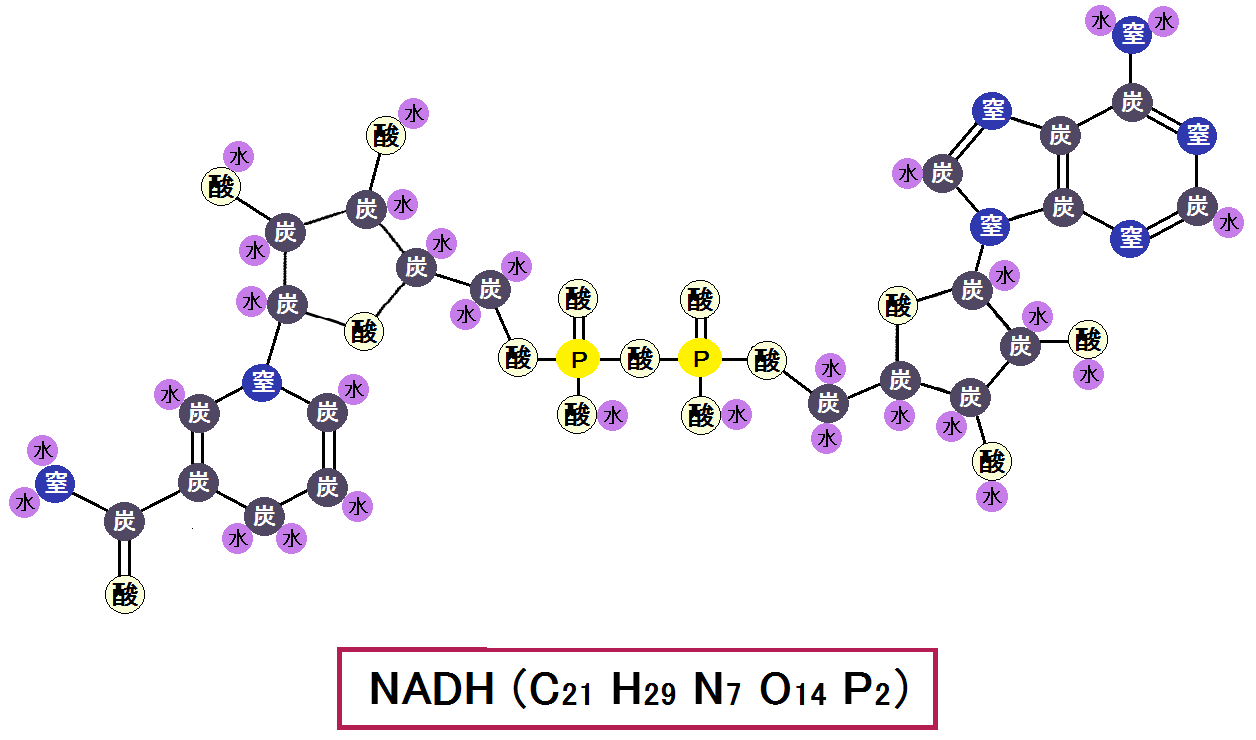
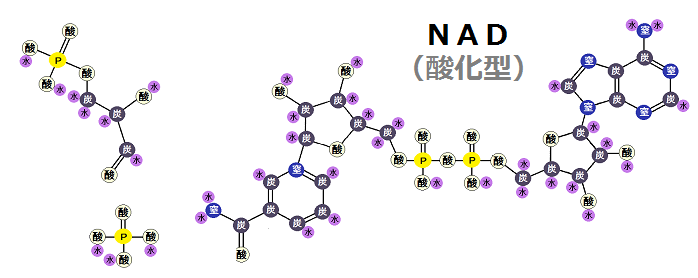
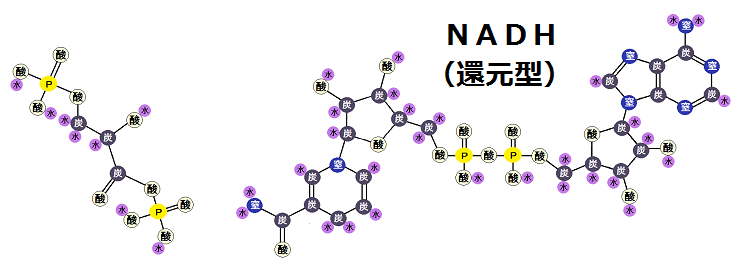
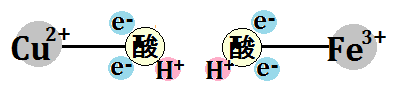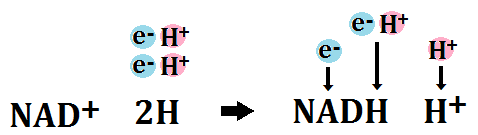今回は、「糖質が止められない人」や、「ベジタリアンの人」等、糖質を制限できない人が健康になる為に、最低限気をつけた方が良い事についてお話します。
このように言うと、
なんだお前、普段と言ってる事違うじゃん
・・・と、思う方もいるかもしれません。
何故なら、私はこのブログで常に「糖質を控える事が重要だ」と主張しているからです。
しかし、考えが変わったわけではありません。
私は今も、糖質の毒性を隠しながら、理由をつけては「糖質は摂った方が良いです、大丈夫です」・・・等と誘導する説が大嫌いです。「後でチャラになるだろう」という免罪符的な考えを生むことで、糖質の毒性をナメてしまうようになるからです。
しかし、様々な事情で糖質を止められない人が多い以上、1人でも多くの人救う為には、「糖質を止めなくても、そこそこ健康になる情報」も必要な知識であると感じたので、あえて記事にしておくことにしました。
強調しておきますが、「糖質を摂っても大丈夫」という意味ではありません。
誤解を防ぐ為に、まず、本記事を書くに至った経緯についてお話します。
読者の方とのやり取り
最近、読者の方からメールを頂く事が増えたのですが、そのほとんどは、体が弱いから具体的にどうしたらいいか?という相談、私の記事を読んで実行したら体が元気になった!という体験談です。
このように、自分の元に体験談が集まってくることによって、「野菜中心」や「バランスの良い食事」をしていて体が弱い、体調を崩した方は考えている以上に多いんだな...と改めて実感しています。
真面目にバランスの良い食事をしていました、ベジタリアンをしていました、ローフーディストをしていました、マクロビオティックをしていました・・・。でも、体の調子が優れないんです
・・・といった感じです。
自分も通ってきた道なので、私に分かる事であれば、状況に応じて、出来る限り知っている知識を伝えるようにはしています。
元々食事にこだわっている真面目な方が多いので、みなさん行動が早いです。
私は実生活でも周囲の人から健康の相談をされる事があるのですが、相談してくるわりに、こちらがどんなに一生懸命説明しても、なかなか実行に移してくれないのが普通です。
そのような状況だったので、読者の方から「試しました!」といった体験が聞けると私も嬉しいです。
そして、理に適った事を真面目にやるからなのか、改善も早いです。変化はその人の体調や体質、実践した内容によって様々ですが、特に以下のケースはダントツに多いです。
- 糖質を控えたら、少し前までお肉が食べられなかったのに食べられるようになった
体験したみなさんは「こんなに簡単な事で変わるのか」と驚かれます。そして、この「簡単」、「再現性がある」・・・というのがポイントです。
世の中には様々な健康法がありますが、どんな健康法であれ、一部の人は成功していたりするものです。
しかし、100人中、1人2人が成功するような健康法は、私は基本的にオススメしていません。
例え1人の輝かしい成功者がいたとしても、その後ろに脱落者が99人いるなら、それはやはり「難しい方法である」と言わざるを得ません。再現性が低いので、万人受けはしないのです。
では何故、真面目に実践しているのに、ほとんどの人がいい結果を出すのが難しいのか・・・というと、やはり「その方法が理に適っていない、無理な事をするから」・・・と考えられます。だから、努力のわりに結果が出ないのです。
逆に、簡単に成果がでるという事は、「その方法が理に適っていて、無理が無いから」・・・と考えられるわけです。
「野菜中心」や「バランスの良い食事」や「マクロビオティック」に関する理論は、私がこのブログで紹介している情報より覚えることが多かったり、細かい計算を強いられたりと複雑です。
「長年それらを真面目に実行してきたのに結果が良くなかった人」は、それらよりシンプルな「質的な栄養失調(糖質過多・タンパク質不足・脂肪酸不足・ビタミン不足・ミネラル不足」の改善をすると、同じ努力で大きな変化が現れるので、驚かれるのだと思います。
そんな感じで、私も読者の方とやりとりをしていたわけですが、そんな中で、アドバイスが難しいタイプの方もおられます。
それは、健康が目的ではない、思想の為にベジタリアンをされている方です。
ベジタリアンの健康維持は可能なのか
健康の為にベジタリアンをされているのであれば、「それは人間の体には合わないから止めた方がいいですよ」とハッキリ言えますが、このケースはそういうわけにはいきません。
私は当初、このブログは健康目的の情報を発信するブログなので、「思想の為に食事制限をされている方は興味ないだろうな」と思っていたのですが、今まで、まだ数人ですが、このような方からも、体調が優れないという趣旨のメールを頂きました。
目的が違うので、私が何か言ってもいいのかな...、と躊躇します。私の発想と噛み合わないからです。
私は基本的に、「先にマイナスの要素を排除してから、プラスに事を展開させる方が効率が良い」と考えています。
例えば、穴の開いたバケツがあった場合、「先に水を入れるのではなく、先に穴を塞いでから水を入れた方が効率がいい」と考えます。
ここで言う「穴」とは「糖質」の事です。
糖質は、体のタンパク質を変性させたり、せっかく摂ったビタミンやミネラルを消費してしまうので、体にとっては負債のようなものなのです。だから、これを排除した状態で、同時に必要な栄養素を補っていった方が良いのです。
それは理論だけでなく、自身の体験から、そういう結論になりました。
だから、「ベジタリアン(糖質過多)を止めない状態で、健康を維持する方法はないか」と相談を受けた場合、私のスタンスとは違うのでアドバイスは難しいです。
目的が違う相手に、「健康の為だから~」と語るのは悪いし、かといって、私の性格上、害になると分かっている糖質を口先で「摂っても大丈夫ですよ」とは言えないからです。
なので、私は「糖質を制限した状態より効果は劣りますが、全く方法がないわけではありません」・・・と、解決策をお伝えするようにしています。
これから先も、思想の為に食事制限をされている方から同じようなお問い合わせをいただく事があるかもしれません。従って、「糖質を摂っている人は何をしたらいいのか」を記事にしておく必要があると感じました。
世の中に「糖質を摂りながら行なう健康法」は五万とありますが、そうしたものは大抵「糖質の害」を弱小に扱っています。
糖質の危険性を分かった上で、それでどうするのか・・・という視点で述べられた健康法は少ないかもしれません。
なんでもそうですが、同じ行動でも、「危険だ」という認識の元に行なうのと、「危険だ」という認識がない状態で行なうのは全く違います。
「糖質を摂りながら健康になる方法」を、糖質の危険性を決して過小評価しない私が書くことで、役に立つケースもあるかもしれません。
そして、一応言っておきますと、この方法は思想とか関係なく、「糖質をどうしても制限できない人」の為にも有効です。
また、自身は糖質に気をつけているけど、家族が糖質ばかり食べていて心配だという人は少なくないでしょう。この場合にも使えます。
そして、糖質制限をしている人も「長期の旅行」等、「糖質を食べる環境に置かれた場合」の対処法として知っておいて損はありません。
以上のような理由から、「特殊な疾患がない場合は、糖質を制限することが大事だ」と考えている私としては不本意ですが、例外的に、「糖質を食べながら健康を維持するのに必要な事」についてお話します。
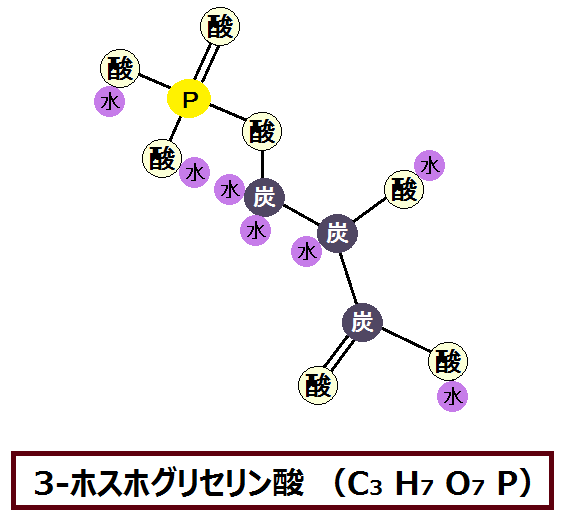
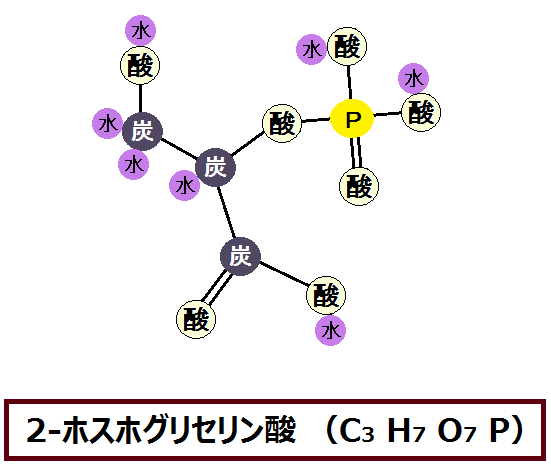
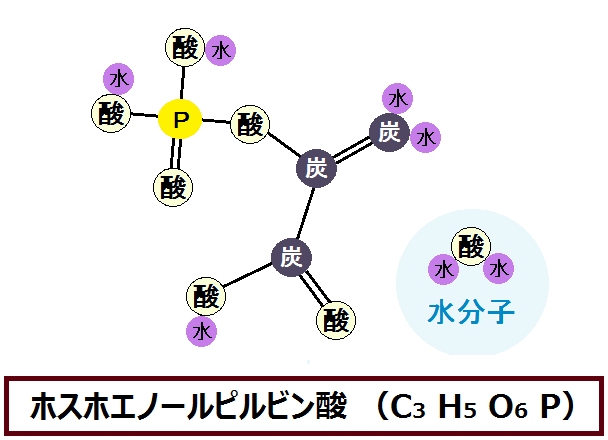
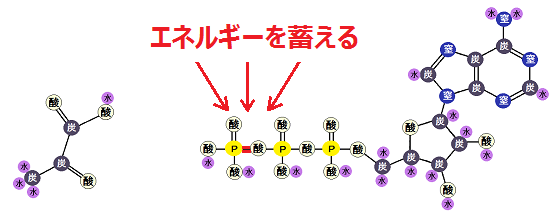
摂った糖質を使い切る
糖質を摂りながら健康になる為には、摂った糖質を使い切る、つまり完全燃焼させる必要があります。
細かい説明は後でしますので、まずはこちらをお読み下さい。
『藤川徳美医師 facebook 2015年4月15日』より引用
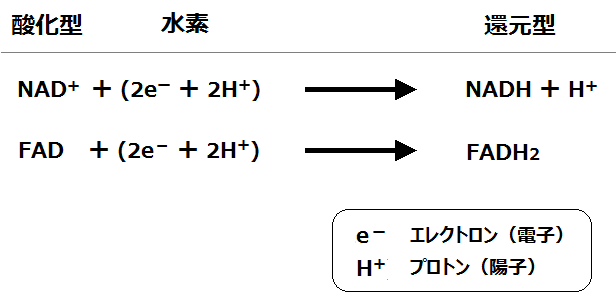
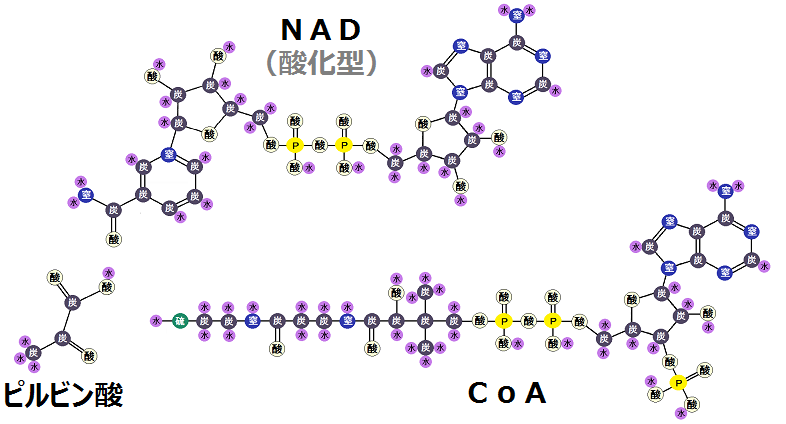
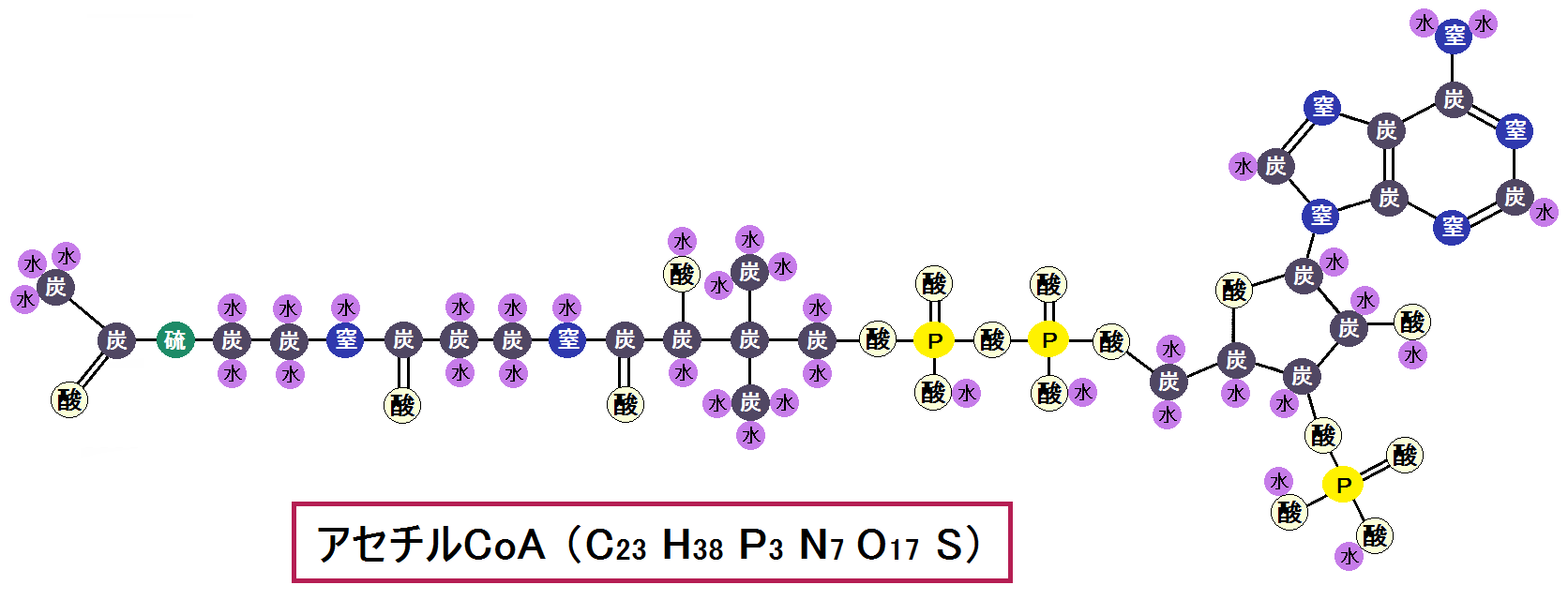
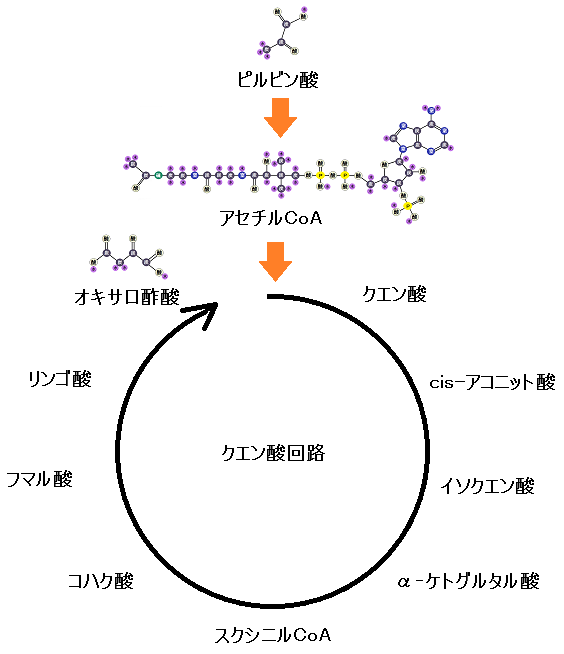
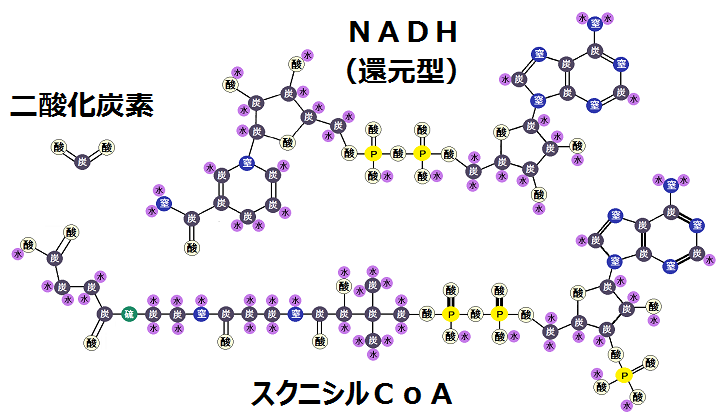
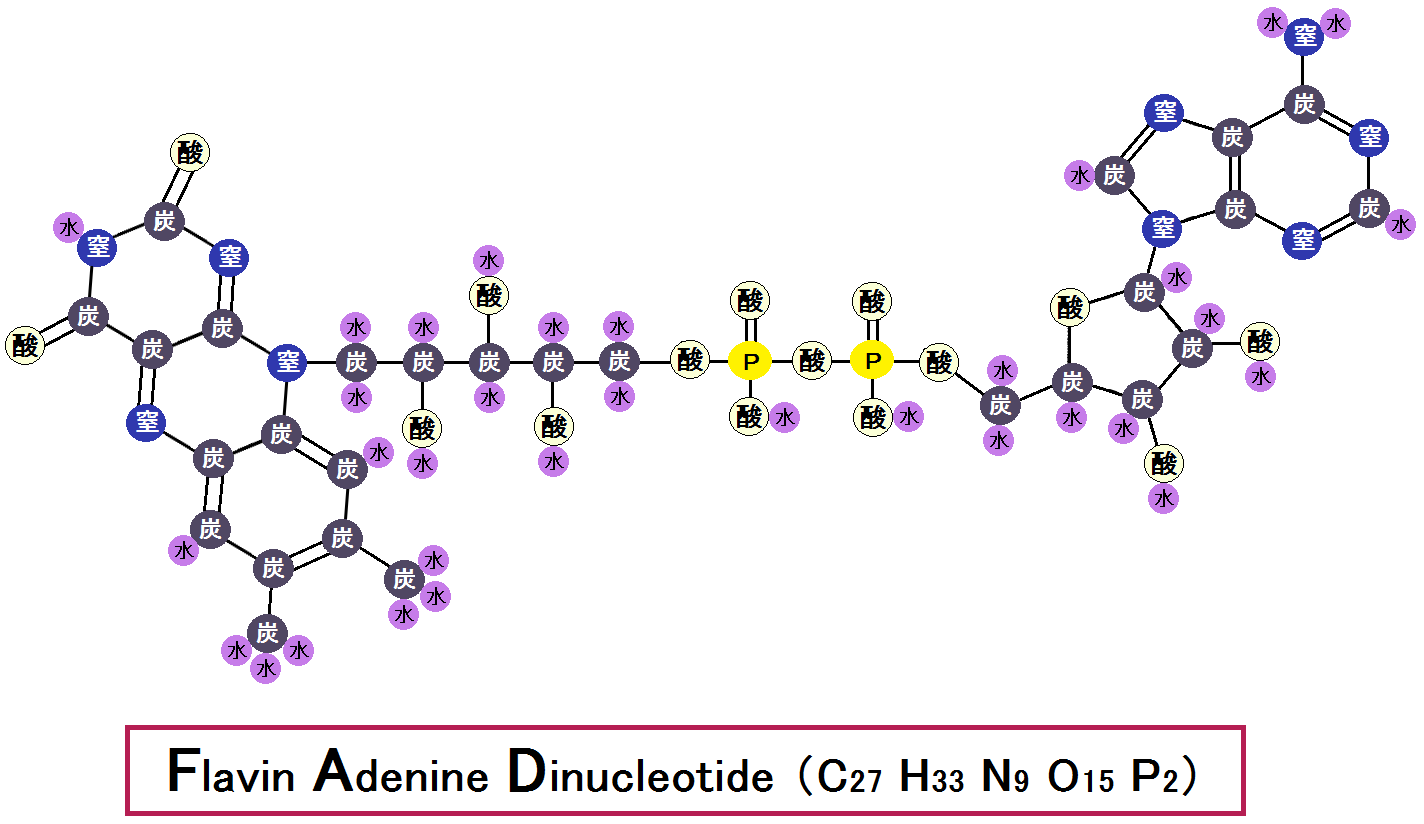
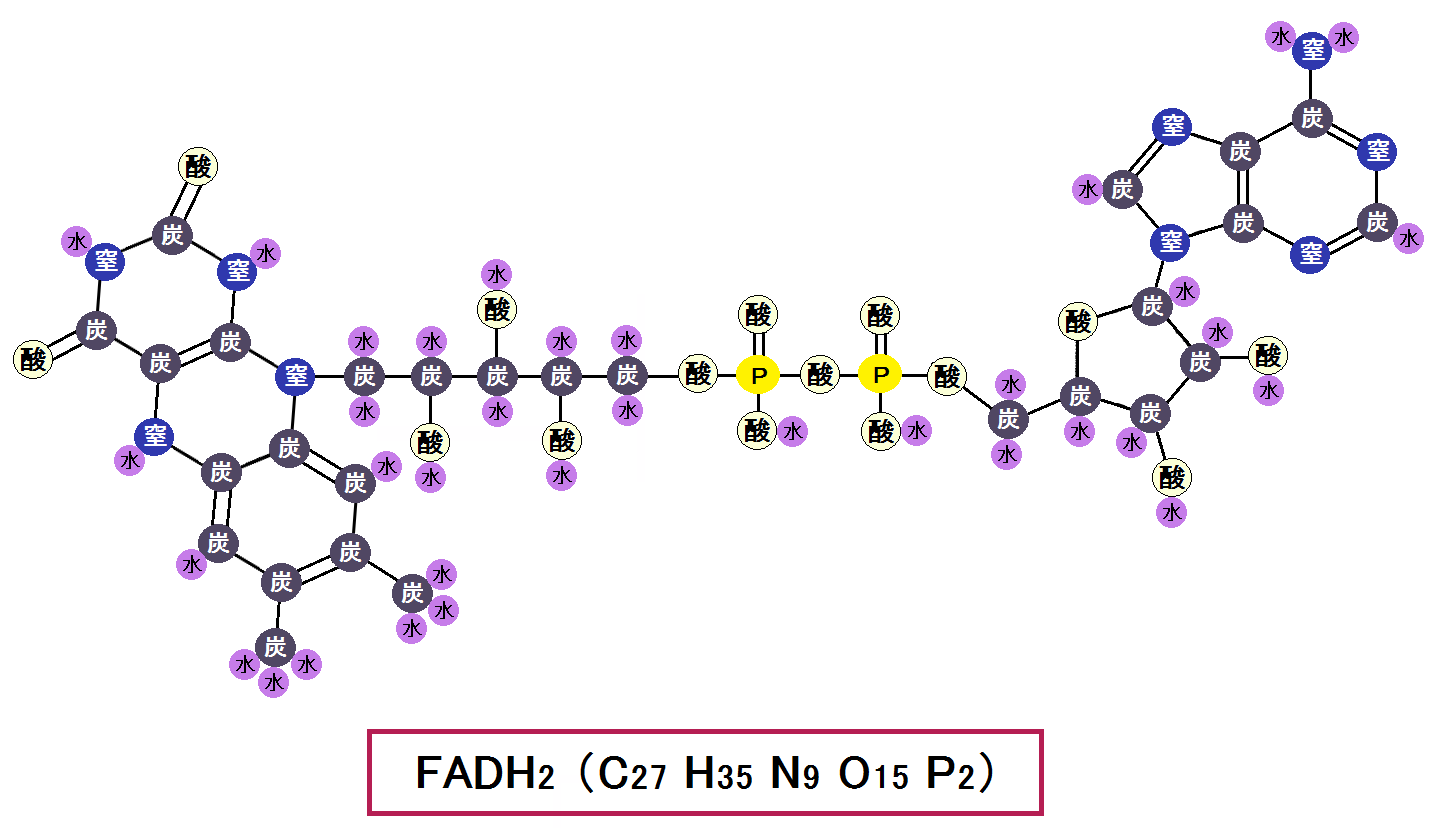
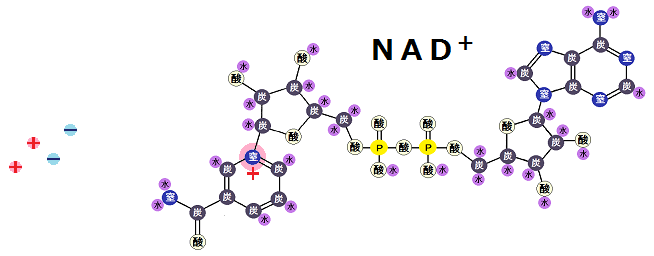
グルコースを完全燃焼させれば病気にならない
グルコース→ピルビン酸→アセチルCoAと完全燃焼できれば乳酸もできず病気になりません
乳酸はディーゼル車から出る煤と同じ燃えかすで絶対溜めてはいけません
きんさんぎんさんは普通に食事をしても完全燃焼できてたのでしょう
しかし、がん家系、糖尿病家系、など体質的な弱点を持つ人の方が多いのも事実です
それは、遺伝子が違うということで説明できます
※グルコースとは「ブドウ糖」の事です。
これはエネルギーを作り出す時の話なのですが、このように、糖質を完全に代謝しきれば健康に生きることができ、不完全だと不健康になるのです。
では、「代謝しきる」とは具体的にどういう事なのか、難しい言葉を使わずに順番に説明していきます。
ポイントは以下の3つです。
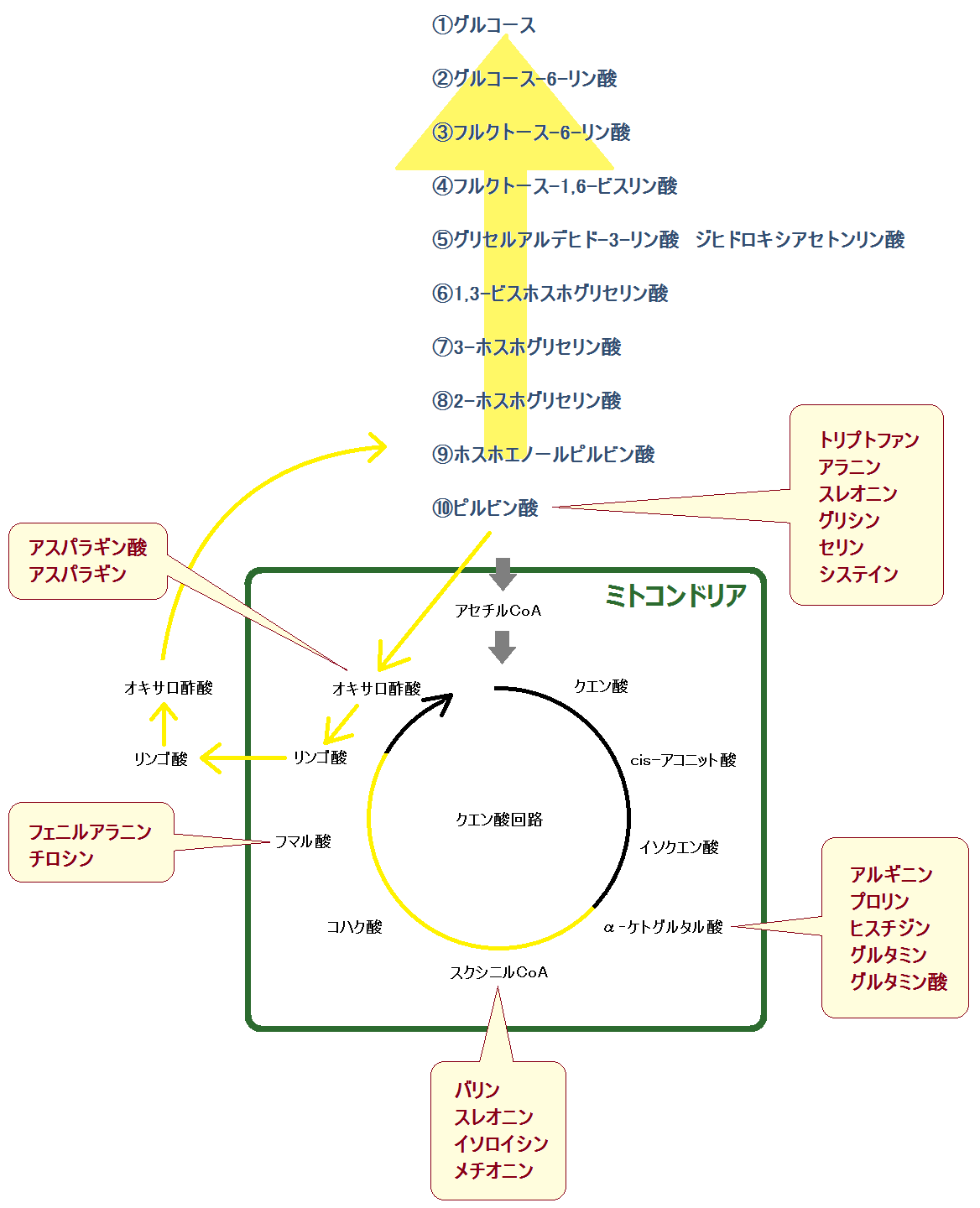
- グルコース → ピルビン酸 → アセチルCoAと完全燃焼
糖質の代謝
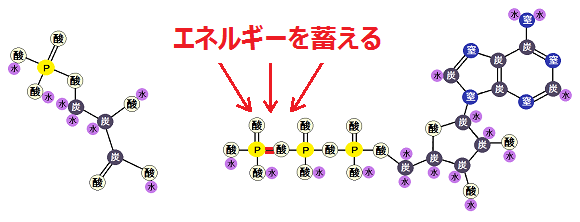
生体は「ATP(エーティーピー)」という名前のエネルギー物質を利用して、呼吸をしたり、運動したり、体に必要なものを作ったりしています。
「ATP」はエネルギー物質なので、不足すれば慢性疾患になり、無くなれば死にます。どの生物もです。
生きていく為には、エネルギー源である「ATP」を作り続けなければならないわけですが、その為の代謝を「エネルギー代謝」と呼びます。
エネルギー代謝について分かりやすく説明してみた
そして、材料となるのは「糖質」、「脂質」、「タンパク質」です。
「糖質を摂りながら健康を維持する」・・・というテーマなので、ここからは糖質からATPを作る流れについて説明します。
エネルギーの材料である「脂質」は、分解されて「脂肪酸」となりますが、これは糖質の過剰摂取をしている場合は燃えないという特徴があります。
従って、「脂肪酸」をエネルギーの材料として利用する場合は、糖質を制限することが求められます。
一方、「タンパク質」は主に体の成分になる為、エネルギーとしてはあまりあてになりません。
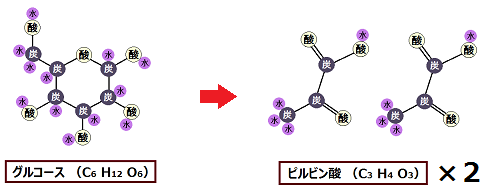
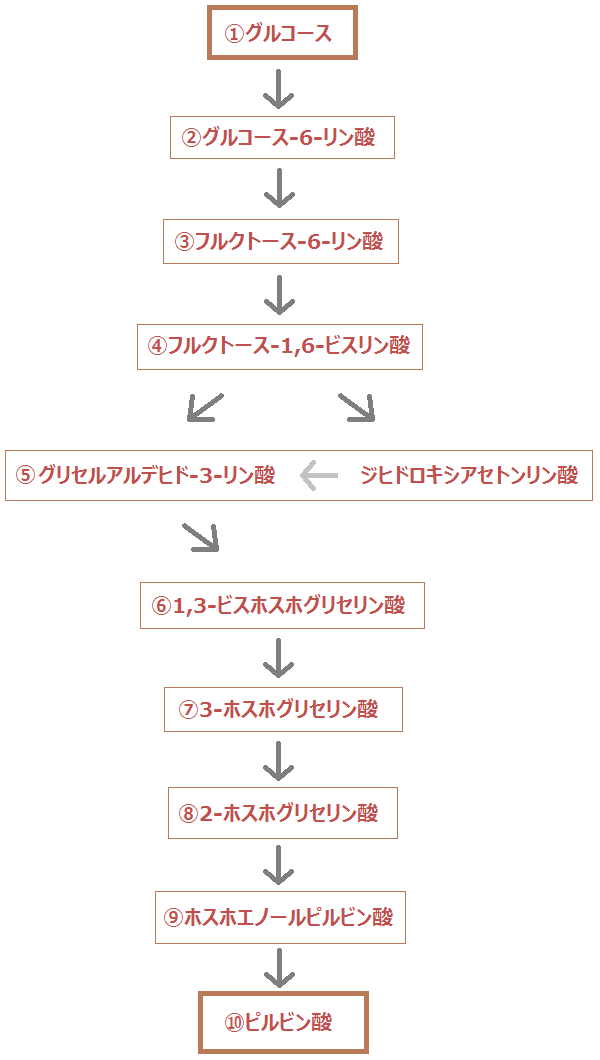
まず、糖質は、ブドウ糖(グルコース)に分解されます。
糖質
↓
ブドウ糖(グルコース)
このブドウ糖が「ATP」の材料になります。
しかし、ブドウ糖がいきなり「ATP」に変身するわけではありません。変化する為には何段階も化学反応が起きます。
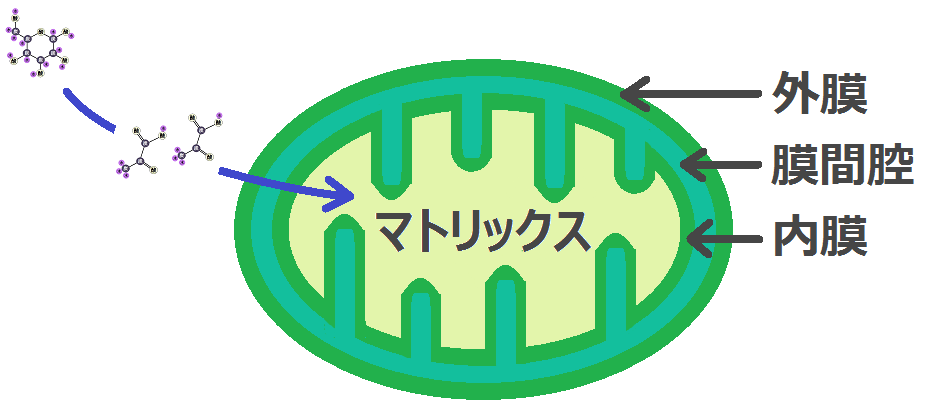
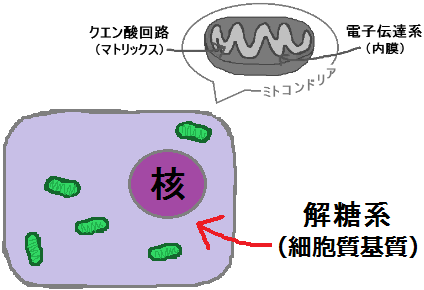
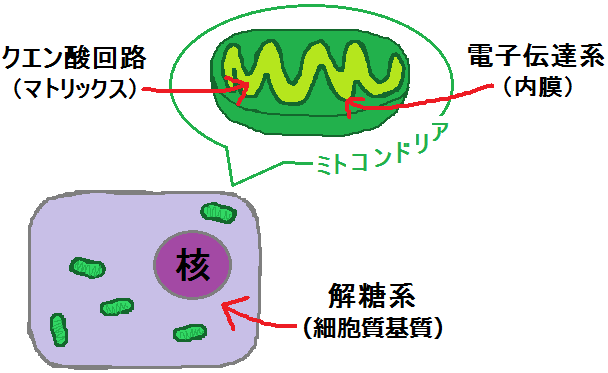
これらの反応が行なわれる場所は、細胞の中です。
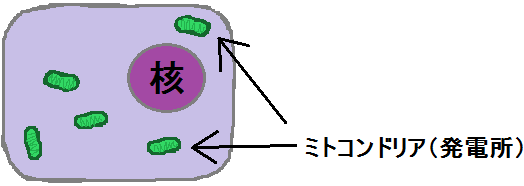
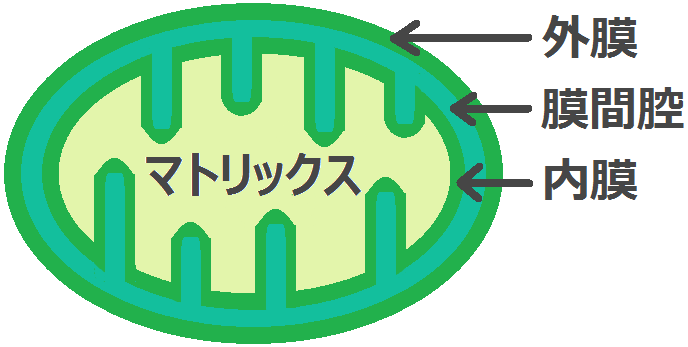
細胞の中には、発電所の機能をもつ「ミトコンドリア」があります。
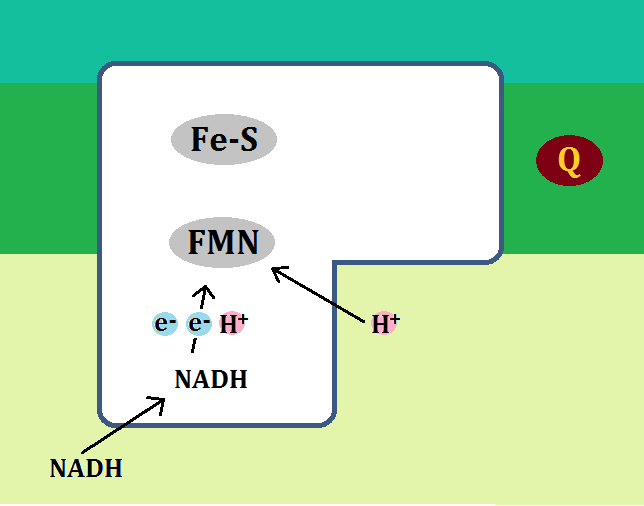
ここでも材料から「ATP」を作るわけですが、ブドウ糖(グルコース)の場合は、先にミトコンドリアの外(細胞質基質)で何段階か反応が起きます。
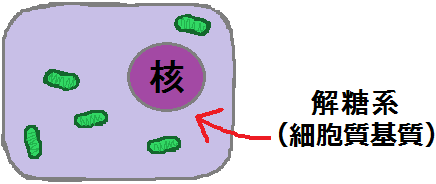
「細胞質基質 さいぼうしつきしつ」という場所で、「ブドウ糖」は「ピルビン酸」という物質にまで分解されます。
ブドウ糖
↓
(何段階か代謝)
↓
ピルビン酸
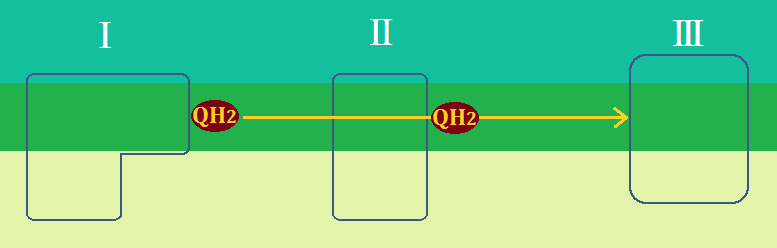
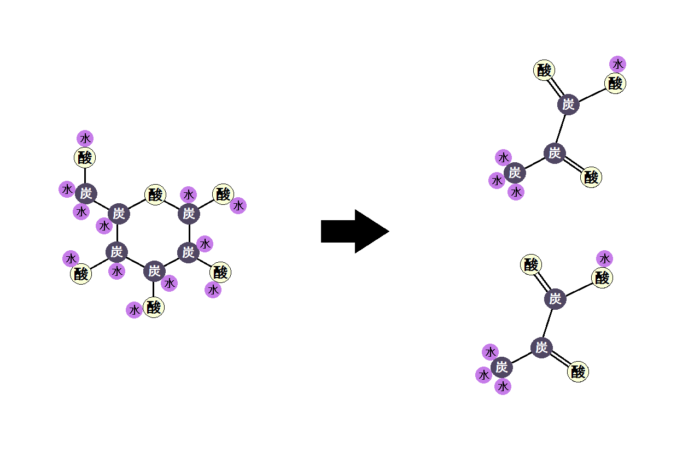
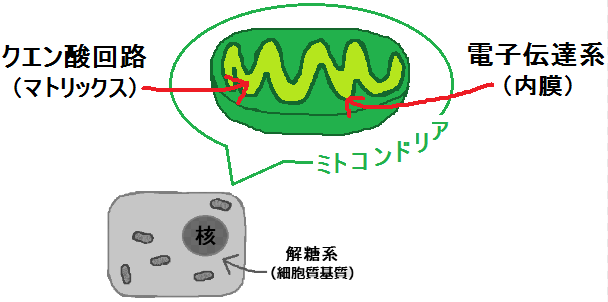
「ブドウ糖」を「ピルビン酸」にまで分解する反応ルートの事を「解糖系 かいとうけい」と呼びます。
これにより、1分子のブドウ糖から「ATP」が2個作られます。
ちょっと少ないです。
さらに多くの「ATP」を得ようと思ったら、発電所である「ミトコンドリア」を利用する必要があります。
細胞質基質では「解糖系」という反応でしたが、
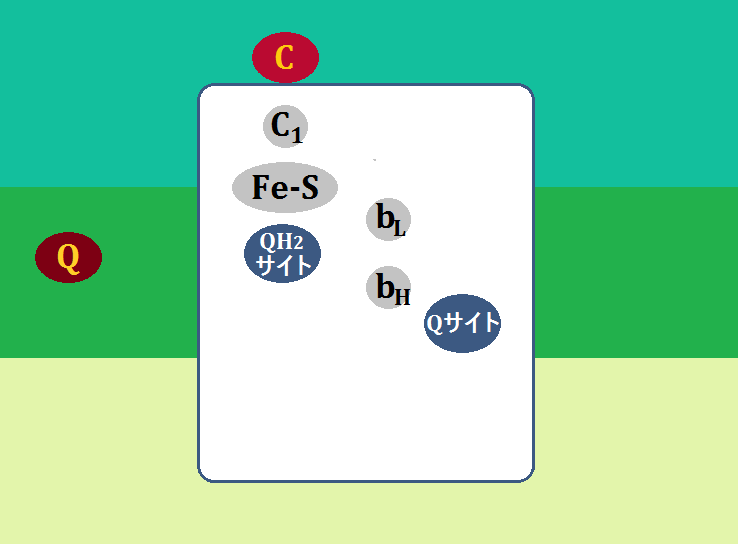
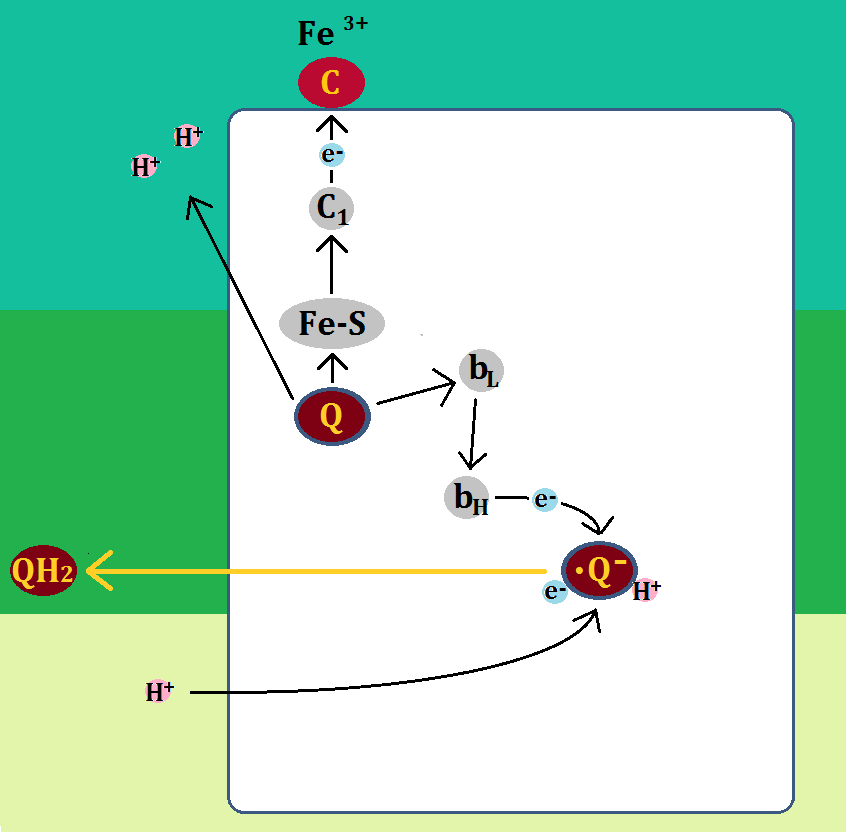
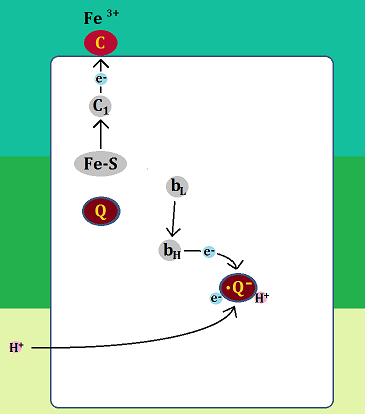
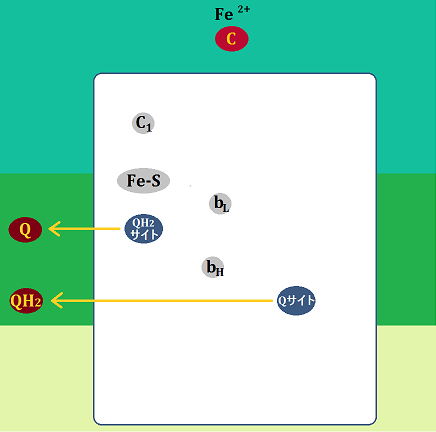
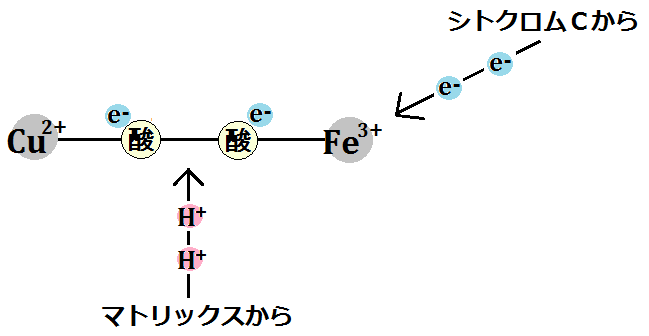
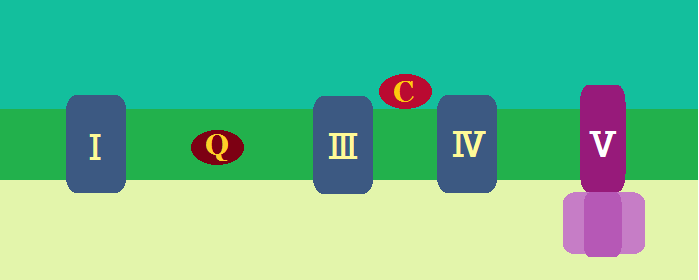
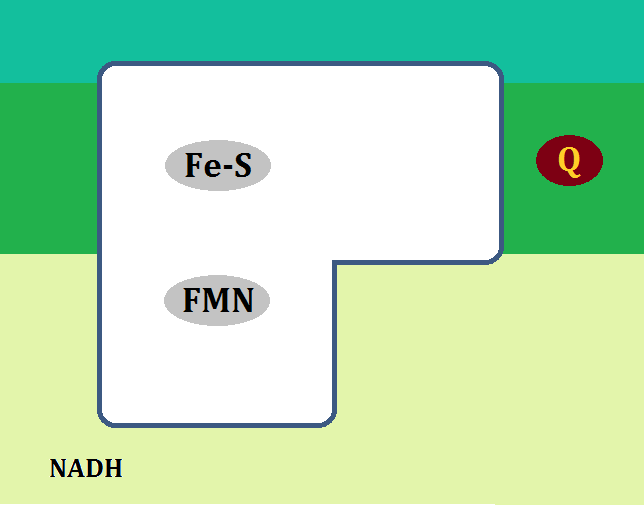
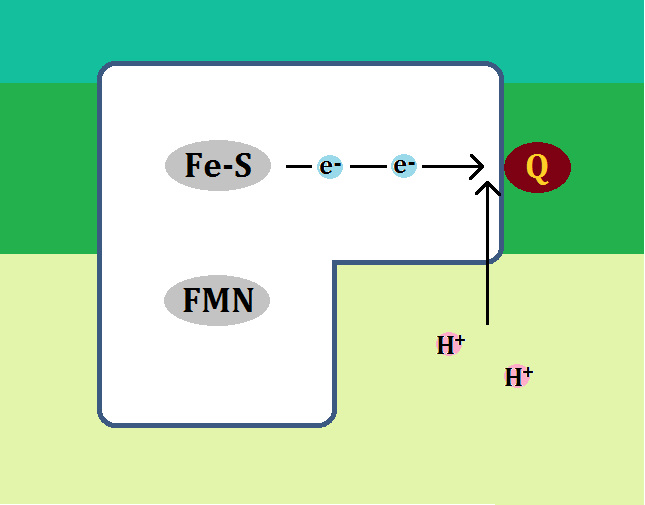
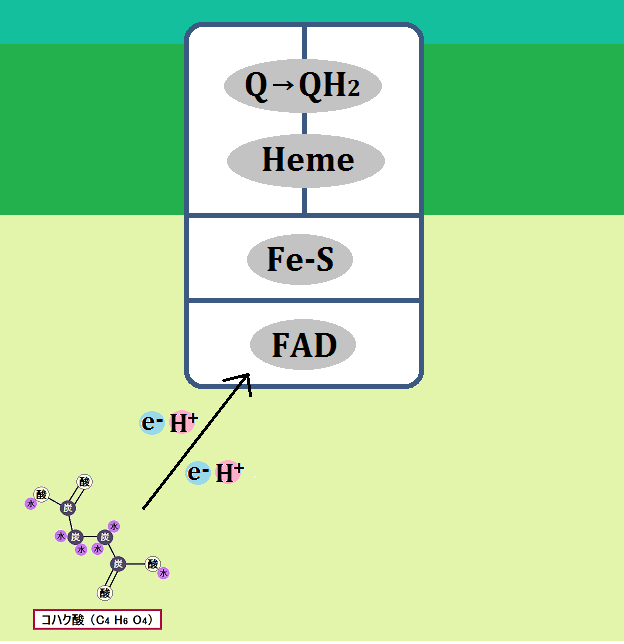
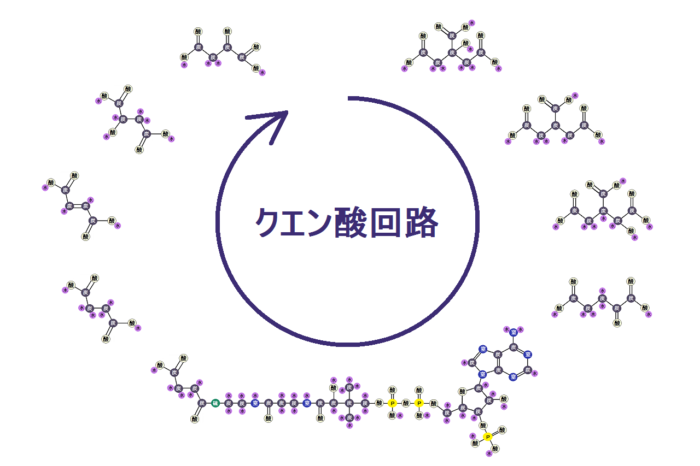
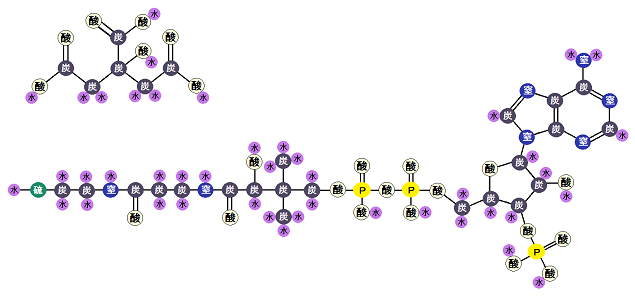
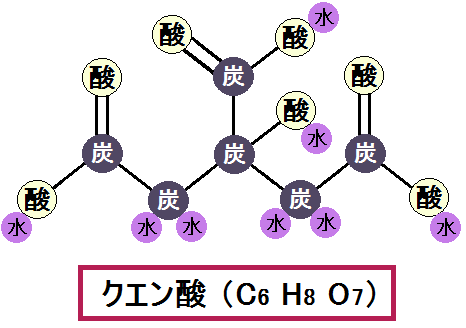
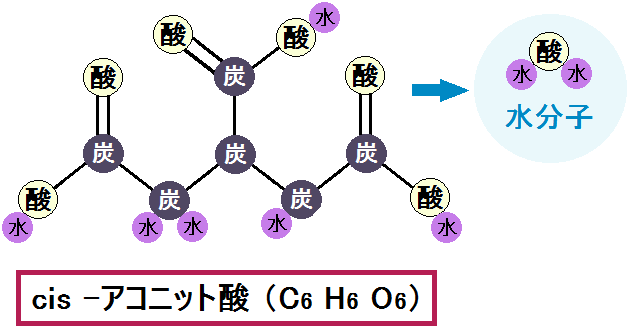
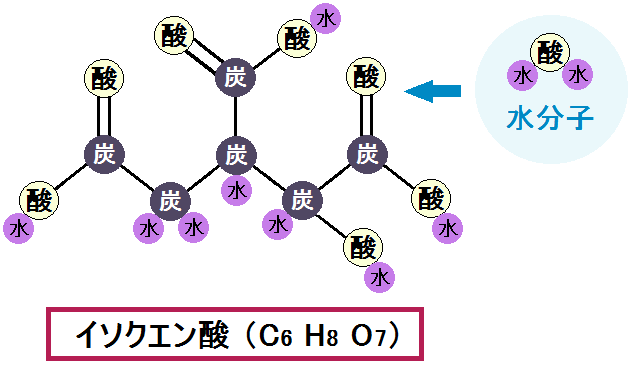
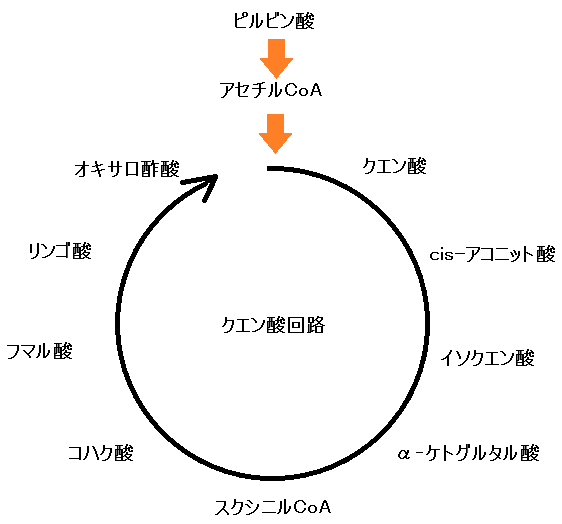
ミトコンドリアの中では、マトリックスで「クエン酸回路」という反応、その次に内膜で「電子伝達系 でんしでんたつけい」という反応が起きます。
「完全燃焼する」とは、解糖系で終わるのではなく、
解糖系 → クエン酸回路 → 電子伝達系
・・・と進むことです。これだと同じ1分子のブドウ糖からでも、合計38個のATPを作ることができます。
しかし、これには条件があります。
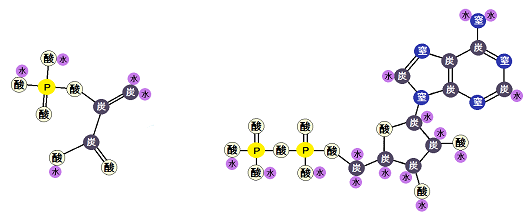
ピルビン酸の行方
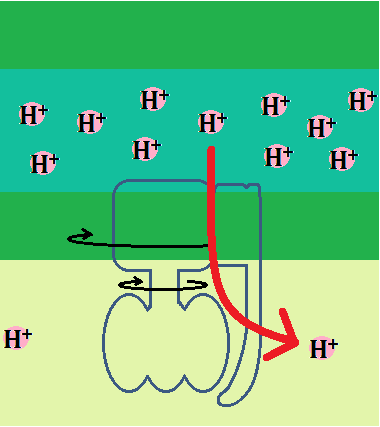
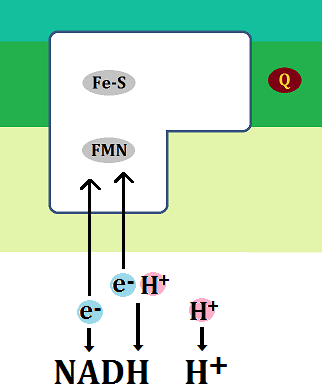
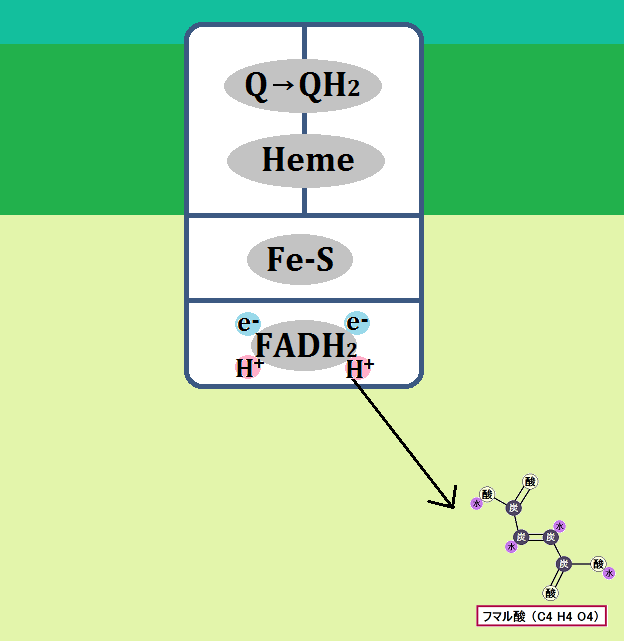
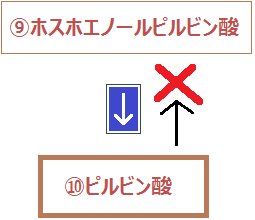
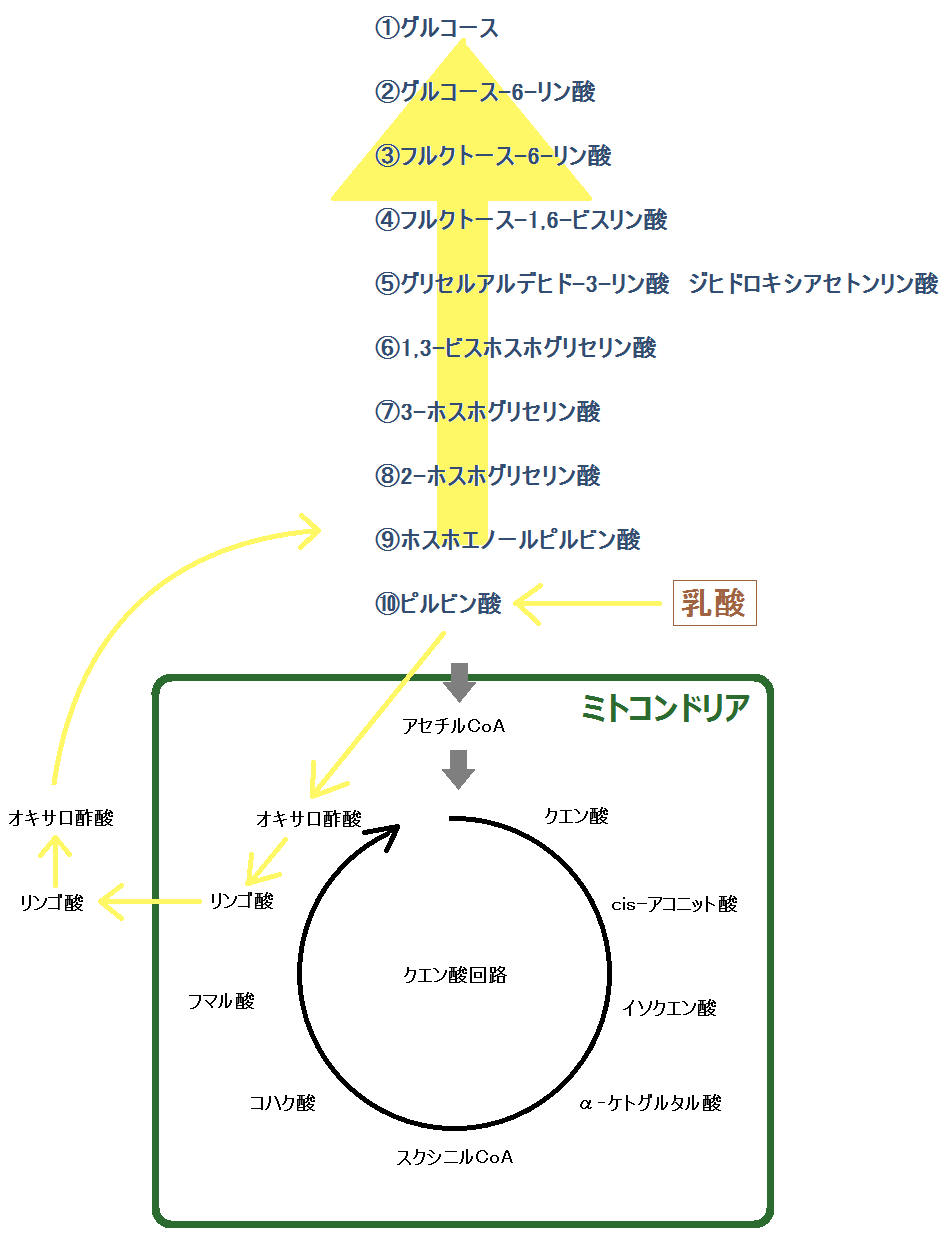
ブドウ糖から分解された「ピルビン酸」ですが、必ず「ミトコンドリア」に進めるわけではありません。以下の「左のルート」ように、「ミトコンドリア」を利用できない場合もあるのです。
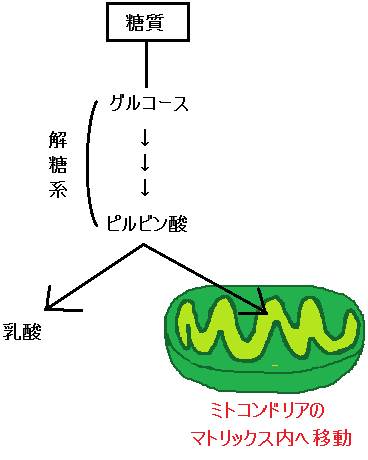
ミトコンドリアに入れない場合、「ピルビン酸」は乳酸となります。
そして、「ディーゼル車から出る煤と同じ燃えかす」である乳酸は、慢性疾患の元なので蓄積させてはいけないのです。
ここからが、同じように糖質を食べても「病気になりやすい人」と「病気になりにくい人」の違いなので、注意して読んで下さい。
ビタミンB1
ミトコンドリアは発電所としての性能は良いですが、利用するには条件があります。
それは「ビタミンB1」です。
もしこれが不足していると、「ミトコンドリア」での代謝はできません。先ほど言った「ピルビン酸から乳酸が生じるルート」行きになってしまいます。
では、何故「ビタミンB1」が必要なのかをご説明します。
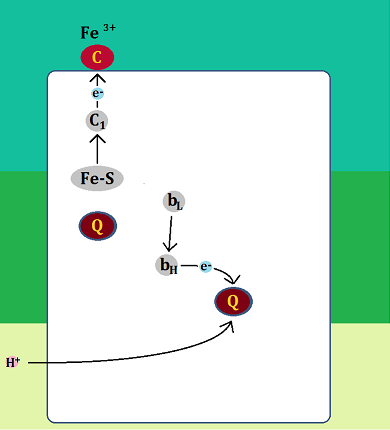
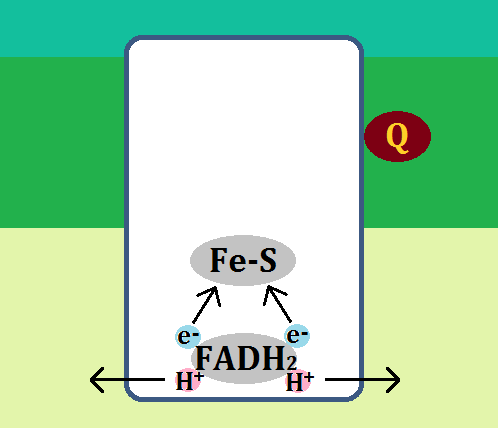
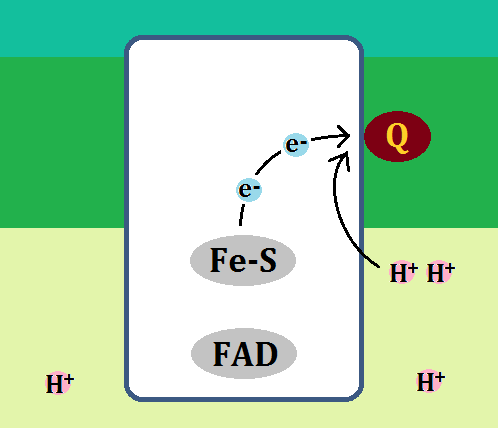
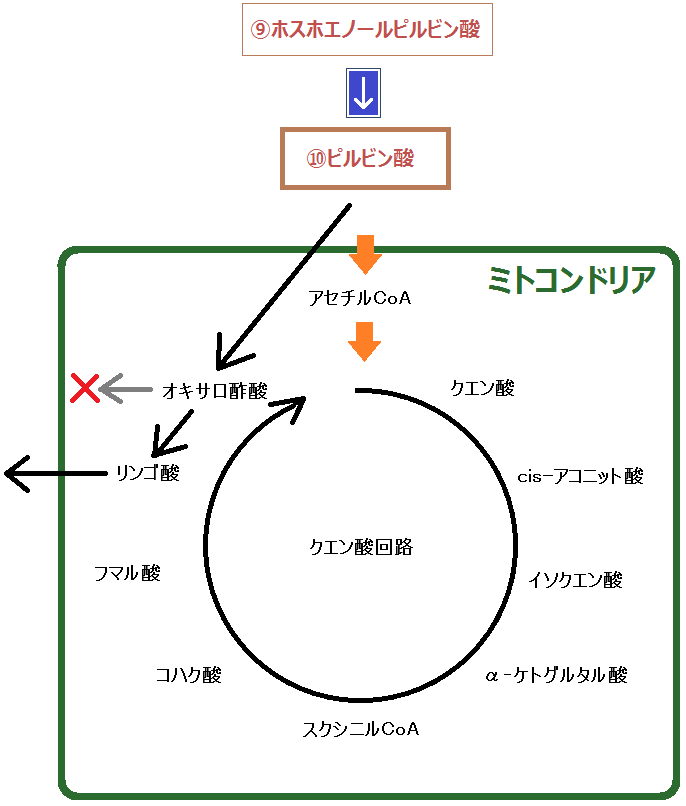
まず、先ほどの図の「ミトコンドリア」の部分を分かりやすくしてみましたので、こちらを見て下さい。
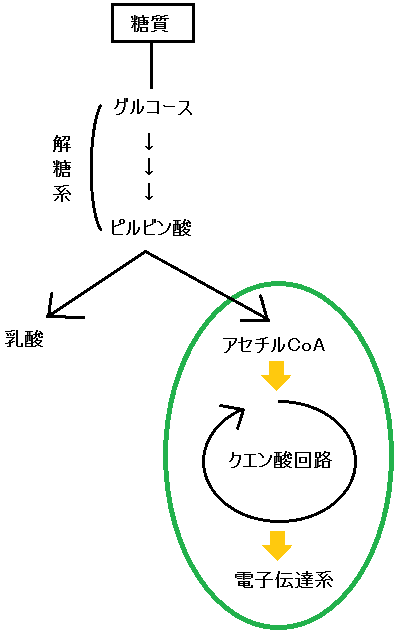
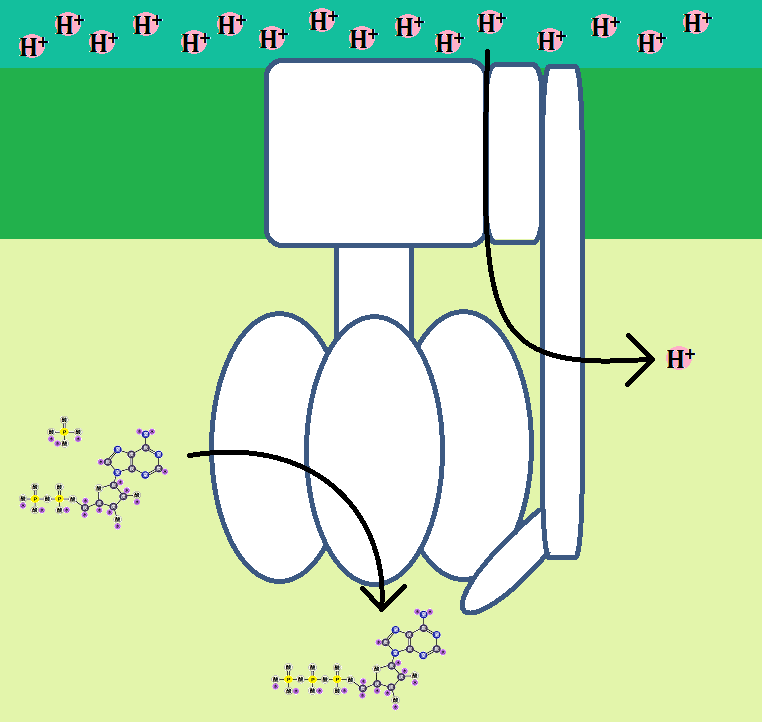
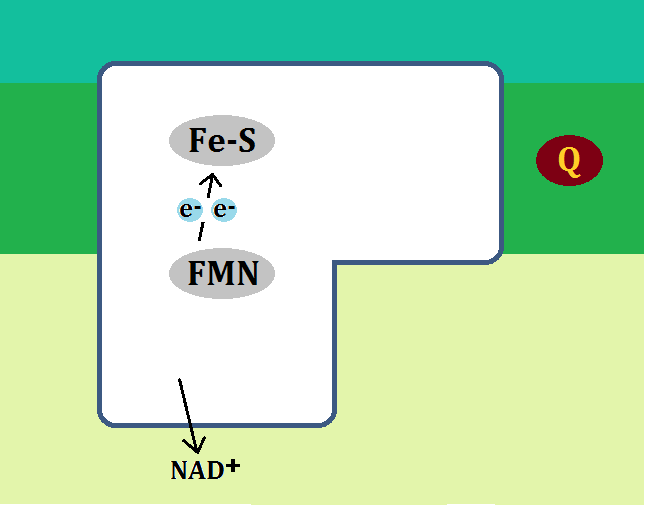
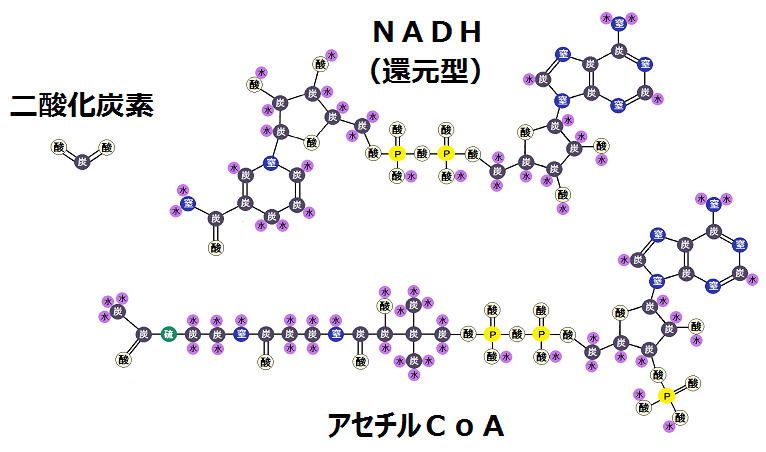
「アセチルCoA(コエー)」というのがありますね。
「アセチルCoA」が「好気性解糖(クエン酸回路+電子伝達系)」の入口となっています。
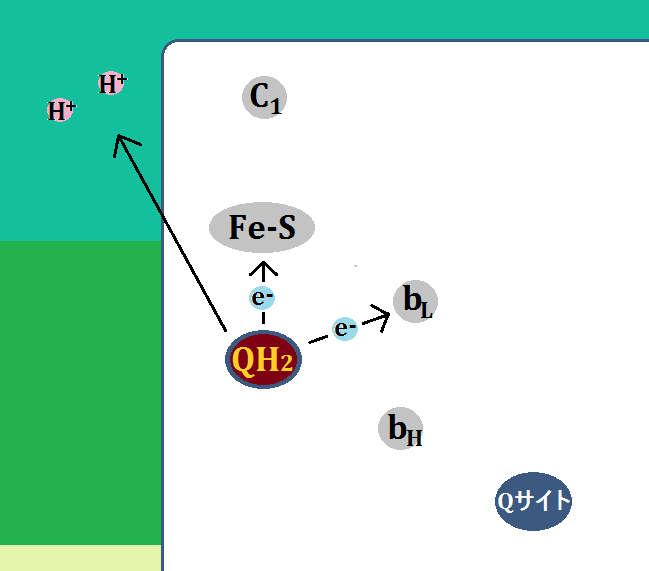
ピルビン酸がミトコンドリアの「クエン酸回路」に入る為には、まずピルビン酸が「アセチルCoA」に変換されなければならないのですが、もし「ビタミンB1」が不足しているとそれが上手くいかないのです。
もっと細かい事を言うと、
元の物質「ピルビン酸」に、「ピルビン酸デヒドロゲナーゼ複合体」という酵素と、酵素のサポート役である「ビタミンB1」がピッタリと合わさって、生成物である「アセチルCoA」ができるのです。

ここでもし、ビタミンB1が足りないと、3者がそろわないので、「アセチルCoA」にはなりません。
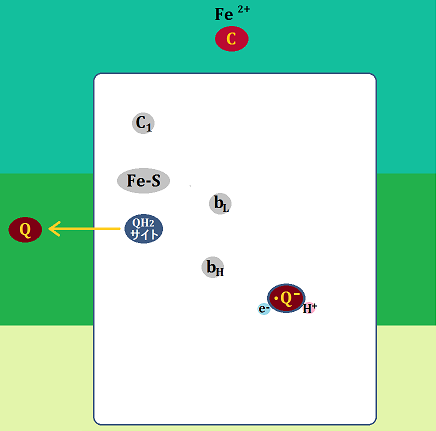
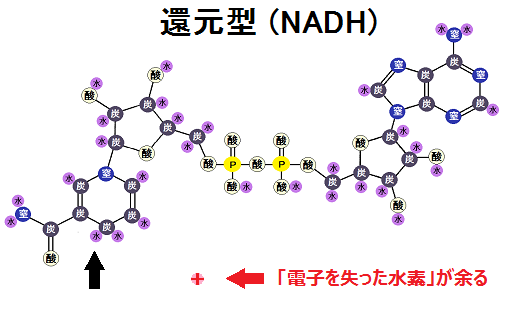
そして、「アセチルCoA」にならなければ、ピルビン酸は「乳酸」に代謝されます。これを「嫌気性解糖 けんきせいかいとう」と言います。
では、そうならない為に、「ビタミンB1」はどれぐらい必要なのか・・・というと、
人によって違います。
その理由は「酵素の形の違い」にあります。
体質の違いは確率的親和力の違い
体質の違いを決める、酵素の形についてお話します。
元の物質である「基質 きしつ」と、「酵素 こうそ」が結合することで化学反応が起こり、新しく「生成物 せいせいぶつ」ができます。

しかし、中には単独では力を発揮できない「酵素」もあり、その場合はサポート役である「補酵素 ほこうそ」が必要になります。
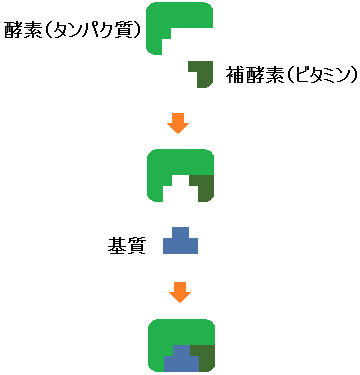
「酵素」と「補酵素」がセットになることで反応が起こる場合、「補酵素」が不足すると反応が上手くいきません。
そして、「ピルビン酸デヒドロゲナーゼ」は、単独ではなく、補酵素である「ビタミンB1」の力が必要な酵素です。なので、円滑に反応を進める為には「酵素と補酵素がピッタリ合うかどうか」が重要になってきます。
問題はその相性を決める酵素の形です。
「酵素」はタンパク質です。DNAに基づいてできている為、形は人によって異なります。
「酵素の形が悪い人」と「酵素の形が良い人」がいるのですが、先天的に決まっている為、変えることができません。
そして、この酵素の形の良し悪しによって、補酵素とくっつく確率に差がでます。
例えば、2回に1回の確率でくっつく人、10回に1回の確率でくっつく人、100回に1回の確率でくっつく人・・・。
このように「酵素」と「補酵素」が出会って結合する力、確率の事を「確率的親和力 かくりつてき・しんわりょく」と言います。
「確率的親和力」は、検査などでは調べられないそうです。
当然、少ない回数でくっつく「確率的親和力」の高い人の方が、代謝がスムーズにいくので、体質的に有利です。
一方「確率的親和力」が低く、結合の確率が悪ければ、その分反応できず代謝が上手くいかないので体質的に不利です。
このケースに当てはめると、酵素である「ピルビン酸デヒドロゲナーゼ複合体」の形が悪い人は、補酵素である「ビタミンB1」と結合しにくい為、「ピルビン酸をアセチルCoAに変える能力」が先天的に低い・・・ということになります。
このような人は「酵素の形が良い人」に比べて、「ミトコンドリア」が利用できないので、グルコースを完全燃焼できず、乳酸が溜まりやすく、それによって体質が酸性化しやすい人だと言えます。
つまり、体質が酸性化する事で生じる疾患にかかりやすいのです。
そして、問題は「乳酸」だけではありません。
ミトコンドリアで代謝ができない場合、「少ないATP」で生きなければならず、疲れやすく、低体温になります。
このように、同じようにグルコースを摂っても、「好気性解糖」であれば完全燃焼でき健康でいられますが、反対に「嫌気性解糖」に傾くと非常に不健康です。
だから、そうなりやすい「確率的親和力」の低い人は注意が必要なのです。
「嫌気性解糖」に傾けないようにするには、補酵素である「ビタミンB1」の量が大切です。
補酵素の量を増やす
先天的に決まっている酵素の形のせいで、同じように「ビタミンB1」を摂っていても、「確率的親和力の高いAさん」は代謝が上手くいき、「確率的親和力の低いBさん」は代謝が滞る・・・という事態が起きます。
その場合、「酵素と補酵素の結合の回数」を上げる方法は、出会いの確率を増やすことです。
「酵素」の形は変えられませんが、「補酵素 ほこうそ」はビタミンです。こちらの量を増やしてやることで、結合の確率を上げ、代謝をスムーズにすることが可能です。
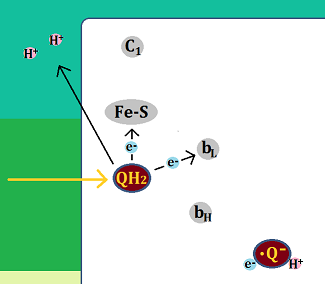
その結果、「確率的親和力」の低い人でも、「ピルビン酸」が「アセチルCoA」に変わりやすくなり、ミトコンドリアの「クエン酸回路」→「電子伝達系」へと進むことができる・・・つまり、完全燃焼できるというわけです。乳酸も発生しないので健康的です。
「ビタミンB1」の摂り方ですが、毎日継続することを考えたら、ビタミンB群のサプリメントが手軽です。
私は糖質制限をしていて1日の糖質量は10g以下なので、今のところ「B群」は飲んでいませんが、身内は糖質制限をしていないので、予防の為に以下のサプリメントを飲ませています。
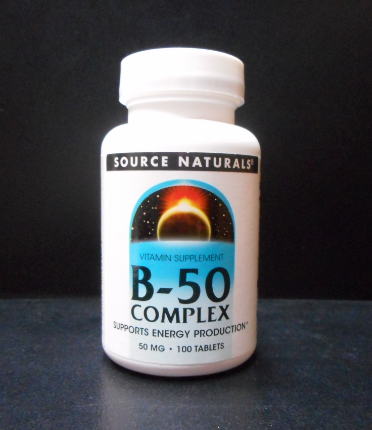
「ビタミンB50コンプレックス」と言います。
同じような商品は色々ありますが、私は「iHerb(アイハーブ)」という海外のサイトで 「Source Naturals社」のものを購入しています。

ちなみに、100錠入って約1000円です。
安いので、糖質を食べていて体の調子が悪い知人にあげた事もあります。
何故、サプリメントが良いのかというと、毎日続ける事が重要だからです。その為には安くて手軽である必要があります。「ある一つの成分を摂るために食品を一品増やす」というのは、やってみると手間でお金もかかります。
そのわりに、食品に含まれるビタミンやミネラルは少ないので、サプリメントに比べると効果が弱いです。
「食べ物だけで健康を保つ」と、「食事法と栄養補助食品を組み合わせる」ではどちらが優れているか
ここで思い出していただきたいのですが、「ビタミンB1」を摂る主な目的は、「酵素と補酵素が結合する確率を上げる事」でした。そして、その確率の低さの度合いによって、「ビタミンB1」の量を増やす必要がありました。
なので、食品に含まれるちょっとの量では足りないのです。
『藤川徳美医師 facebook 2017年3月26日』より引用
ビタミンの要求量は先天的に決まっている。
確率的親和力が低い代謝酵素を持っている場合、高用量のビタミンがないと代謝が進まない。
高用量のビタミンがないと代謝が進まない人=ビタミン依存症。
ビタミンの必要量は、加齢により増え、心理状態によって増え、ストレスにより増える。
長期間のビタミン不足や栄養失調により、治療においてはきわめて高用量のビタミンが必要となる。
つまり、ビタミン依存症が後天的に起こる。
ビタミン依存症では通常の100~1000倍の量のビタミンが必要となる。
ビタミン依存症は、先天的な部分も大きいのは確かだが、加齢、食事内容、服薬、疾病の合併によっても引き起こされる。
第二次大戦中捕虜収容所にて栄養失調となった兵士は、その治療のためにはきわめて高用量のナイアシン投与が必要であった。
慢性的なナイアシン不足(ペラグラ)はビタミンB3(ナイアシン)依存症を引き起こす。
ビタミン、ミネラルの最低必要量、
B1 25mg
B2 25mg
B3 300mg
B6 25mg
葉酸 2000mcg
B12 500mcg
C 2000mg
D3 1500IU
E 200IU
Zn 25mg
Mg 500mg
セレン 200mcg
クロム 200mcg
上記を食事だけで摂取するのは無理。
すなわち、サプリメントが必要。
はい、「ビタミンB1」は25mg必要です。
食品の中で「ビタミンB1」が多いのは「豚ヒレ肉」ですが、100gあたり0.98mgです。
ほど遠いですね。
もし「欲しい栄養素を、目的とする量」まで補おうと思ったら、食品を「フードファイター」のように大量に食べなくてはなりません。それは現実的ではないです。
飲む量を正確に測れる事、手軽な事、効果がハッキリ感じやすい事がサプリメントの良いところです。
もちろん、高くて続けられない・・・等というのは論外です。
海外のサプリメントは質がよくて安いものがあるので、そちらを利用すれば負担が少ないです。
さて、肝心の中身ですが、内容量はこちらです。

英語なので、
『iHerb』より引用
チアミン(ビタミンB-1) 50 mg 3,333%
リボフラビン(ビタミンB-2) 50 mg 2,941%
ナイアシンアミド 50 mg 250%
ビタミンB-6(ピリドキシンHClとして) 50 mg 2,500%
葉酸(葉酸として) 800 mcg 200%
ビタミンB-12(シアノコバラミンとして) 50 mcg 833%
ビオチン 50 mcg 17%
パントテン酸(D-パントテン酸カルシウムとして) 100 mg 1,000%
コリン(コリン酒石酸塩として) 50 mg
イノシトール 50 mg
PABA(パラアミノ安息香酸として) 30 mg
どれも量が充実しています。
ちなみに、「ビタミンB群」は全部で8種類あります。
B1、B2、ナイアシン、パントテン酸、B6、ビオチン、葉酸、B12です(色んな名前がつけられていて混乱します)。
B群はこれらが連携、協力し合って働いているので、合わせて摂るのが理想的です。
サプリメントで栄養素を摂った方が良いのは、こういった理由もあります。
飲む量ですが、基本は1日1錠なので、健康維持目的である身内にはそのようにさせています。
しかし、癌の方や、精神病の方は1日6錠だそうです(その場合少しずつ増やしていくそうです)。
この量は試した事がありませんが、知識として知っておいて損はないでしょう。
ビタミンの過剰摂取の心配について
サプリメントの話をすると、過剰摂取の心配をされるかもしれません。なので、ビタミンの過剰摂取について説明しておきます。
現在、「ビタミン」として正式に認められているのはこちらです。
『ビタミン Wikipedia』を参考に書きます。
水溶性ビタミン
・ビタミンB1(チアミン)
・ビタミンB2(リボフラビン。ビタミンGともいう。)
・ビタミンB3(ナイアシン。ビタミンPPともいう。)
・ビタミンB5( パントテン酸)
・ビタミンB6(ピリドキサール、ピリドキサミン、ピリドキシン)
・ビタミンB7(ビオチン。ビタミンBw、ビタミンHともいう。)
・ビタミンB9(葉酸。ビタミンBc、ビタミンMともいう。)
・ビタミンB12(シアノコバラミン、ヒドロキソコバラミン)
脂溶性ビタミン
- ビタミンD( エルゴカルシフェロール、コレカルシフェロール)
- ビタミンK(フィロキノン、メナキノンの2つのナフトキノン誘導体)
この名前の数を見ただけでうんざりする人もいるでしょう。なので、ポイントだけ押さえます。
ビタミンは「水溶性」と、「脂溶性」に分けられているのですが、水溶性のビタミンが9種類、脂溶性ビタミンが4種類で、合計13種類になります。
「水溶性のビタミン」は、摂りすぎても尿とともに排泄されます。従って、過剰摂取の心配はありません。ですが、こちらは調理で栄養が失われてしまうことも多く、排出されやすい為、体に蓄えることが難しいので、頻繁に補わないと不足してしまいます。
「ビタミンB群」はこの「水溶性」に属します。
一方、「脂溶性のビタミン」は脂にとける為、体内に蓄積されます。排泄されにくい性質なので、過剰症や中毒の恐れがあります。
だから、注意するべきなのは、脂溶性ビタミンのD,A,K,Eです。「ビタミンだけ(DAKE)」・・・と覚えたら忘れないでしょう。
補酵素と補因子
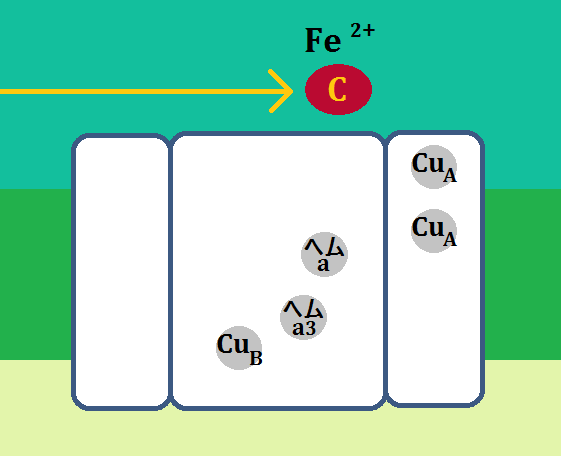
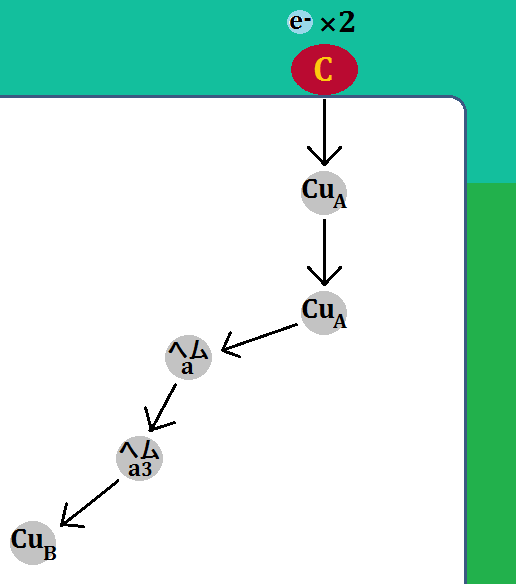
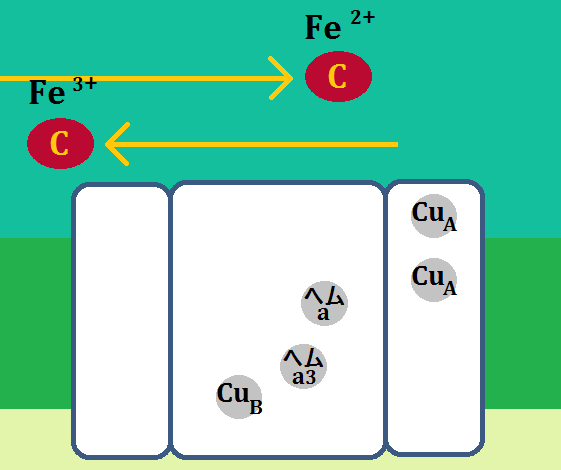
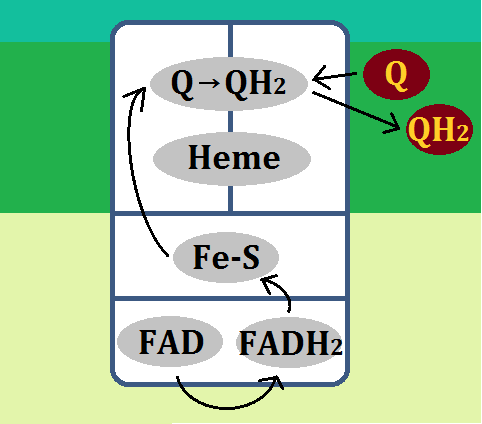
ミトコンドリア(好気性解糖(クエン酸回路+電子伝達系)の入口に、補酵素である「ビタミンB1」が必要だ・・・という事はお分かりいただけたかと思います。
先ほどは、理論を理解してもらう為に、あえてシンプルに語りましたが、実は「ピルビン酸」を「アセチルCoA」に変える為に必要な補酵素は、「ビタミンB1」一つではありません。
有名な「ビタミンB1」を含めてこれだけあります。
見てもらったら分かりますが、ほぼ「ビタミンB群」です。だから、「ビタミンB50コンプレックス」を飲むのが効率が良いのです。
そして入口は、B1を始めとしたB群ですが、その後の反応にも、それぞれ「補酵素」や「補因子」が必要です。
ビタミンは「補酵素」、ミネラルは「補因子 ほいんし」と呼ぶそうです。
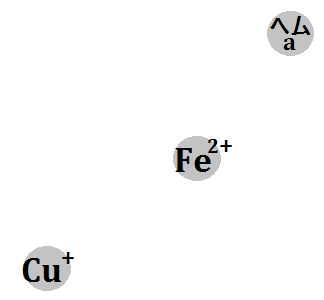
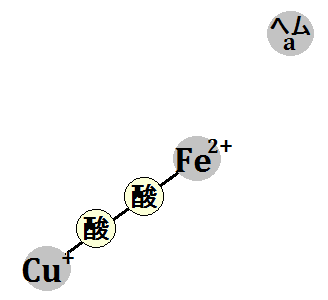
「クエン酸回路」の補酵素は、「ビタミンB群」。補因子は、「鉄」、「マグネシウム」です。
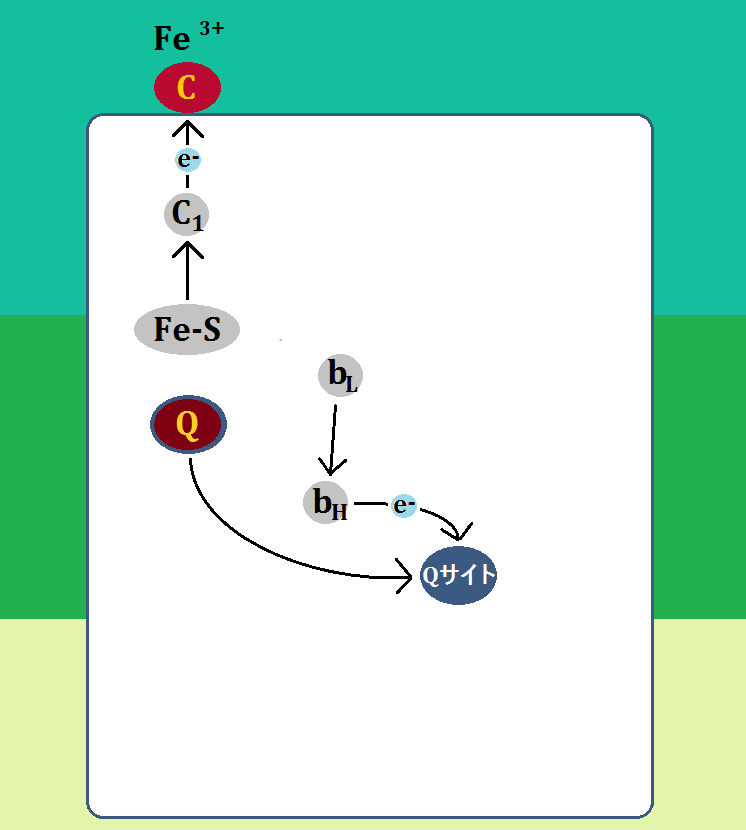
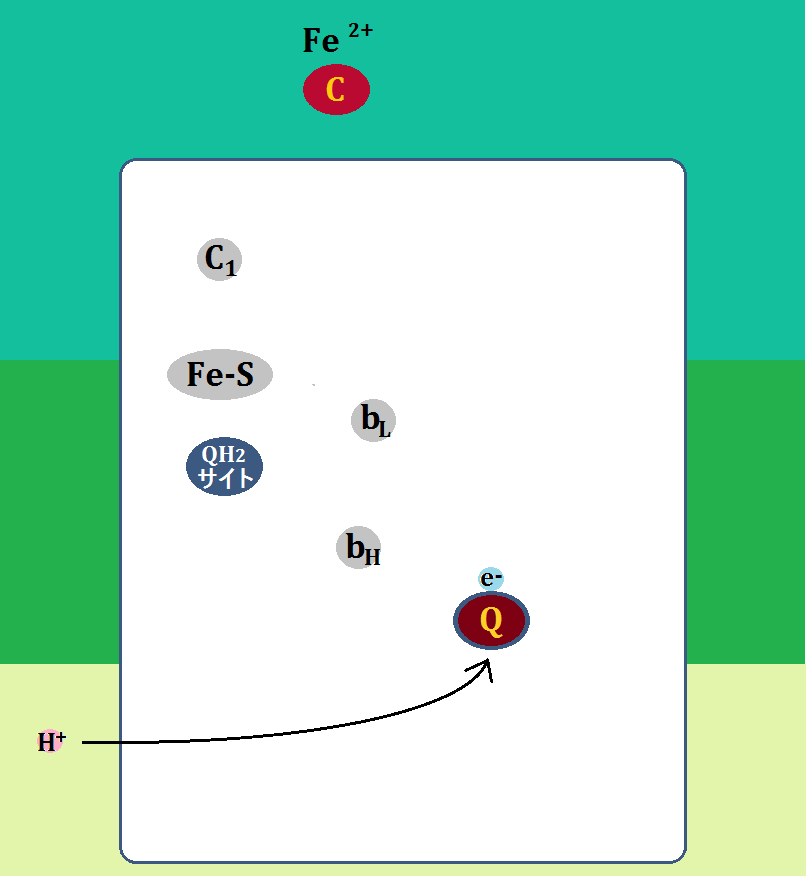
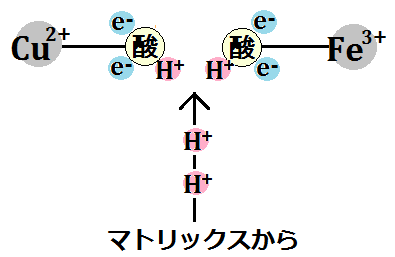
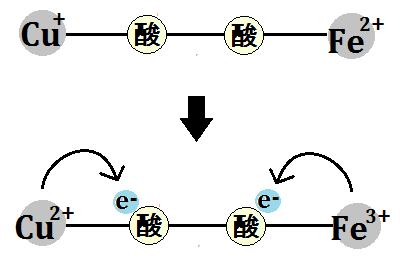
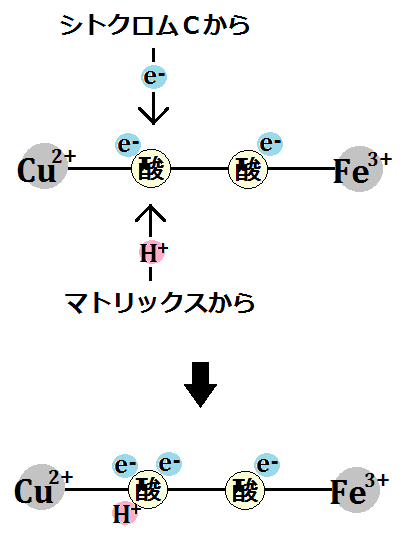
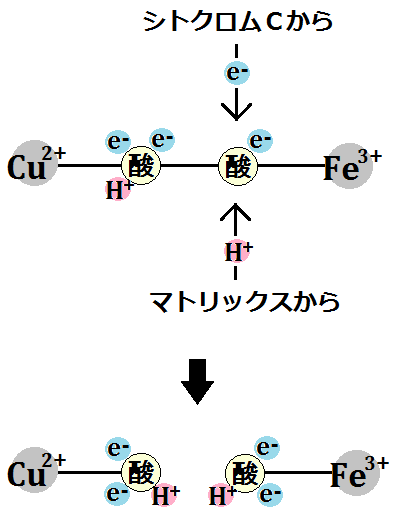
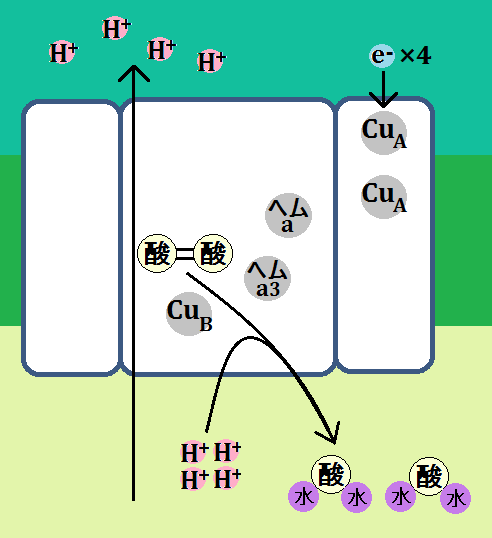
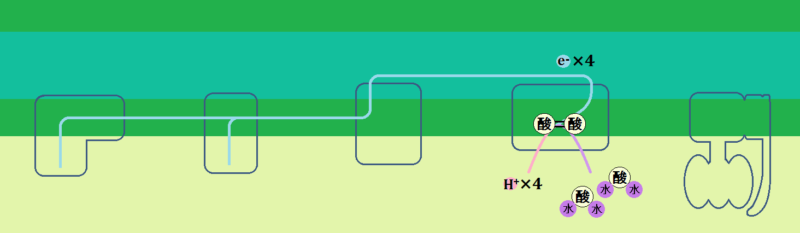
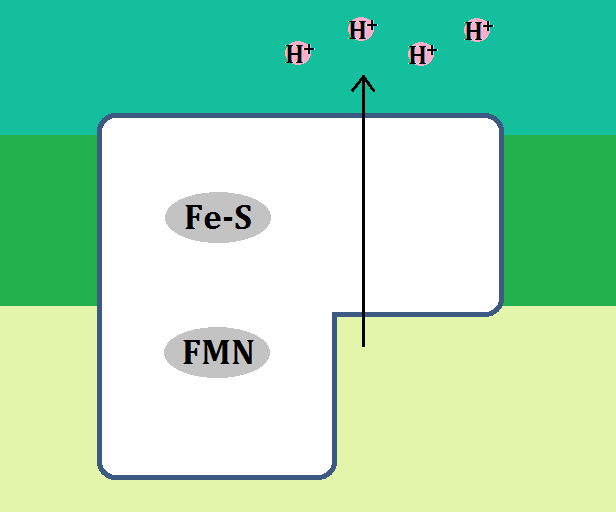
そして、エネルギー代謝の出口である「電子伝達系」には、補因子である「鉄」が必要です。
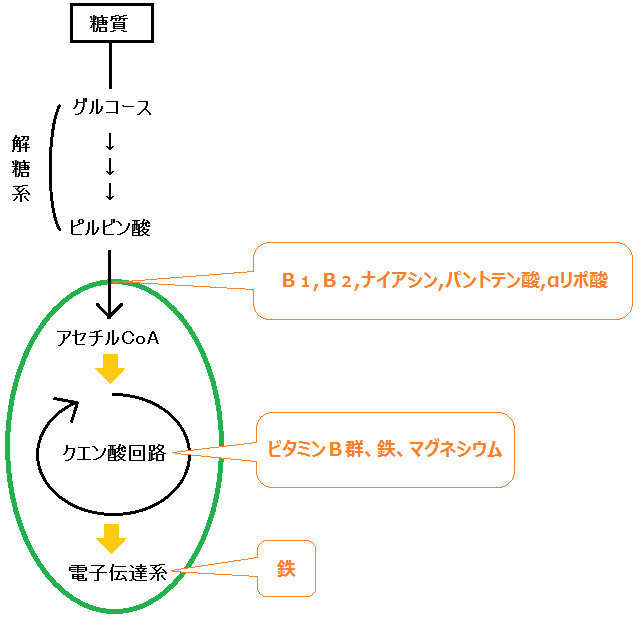
必要な「補酵素」や「補因子」がなければ上手く反応しない・・・という理屈は同じです。
で、特に注目すべきなのは、出口で必要な「鉄」です。
電子伝達系に必要な鉄
このブログでは、度々「鉄」の重要性を訴えてきましたが、やはりここでも「鉄」が必要なのです。
もし、鉄不足の状態だと「電子伝達系」の機能が低下するので、「ATP」不足になります。
『うつ・パニックは「鉄」不足が原因だった / 著者:藤川徳美』より引用
基本的に、糖質を摂っていて血中にグルコースがある状態だと、脂肪酸は燃えにくくなります。しかし、糖質制限を始めてグルコースが減ると、脂肪酸が燃えるようになりますから、太りにくくなります。
ですから、脂肪酸を材料とした回路がうまく回ればよいのですが、クエン酸回路や電子伝達系を回すためには、やはり、鉄、ビタミンB群やマグネシウムなどが必須ですから、それらが足りないとうまく回路が回りません。
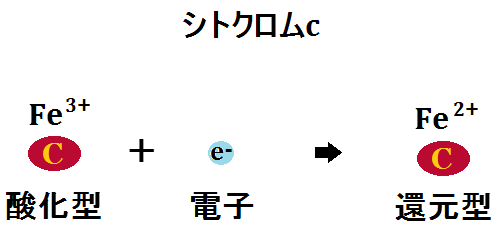
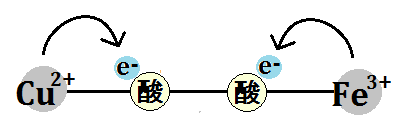
何より、ミトコンドリアにおけるエネルギー代謝の最終段階である電子伝達系においては、酸化還元反応という部分において、これを媒介する鉄の働きが欠かせないことです。
これは、グルコース(ブドウ糖)を材料とする代謝の場合も、脂肪酸由来の場合も同じです。
ここで鉄がないと、ATPができないのです。
電子伝達系では、多くのシトクロム系の鉄タンパク質が関与して、電子の授受を行います。
鉄はほぼすべての生物に必須な元素ですが、とくにミトコンドリアの働きを活性化するためには不可欠です。十分な鉄が、ミトコンドリアに運ばれなくてはならないのです。
(130p~131p)
これは糖質制限をしていて、脂肪酸を材料に「ATP」を作っている人にも当てはまる事です。
従って、どんな人も鉄不足では「ATP」不足になります。
そして、鉄不足になりやすいのは15~50代の女性です。原因は生理です。
私は糖質制限をしていて、卵や赤身の肉をたくさん食べているので「鉄は足りている」と思っていました。しかし、今年の1月に貯蔵鉄である「フェリチン」を測ってみると、49でした。
フェリチンは最低50ないと「鉄不足」、理想は100なので、これでは少ないです。
生理がある日本人女性の多くはフェリチン30以下です。
ちなみに、海外では妊娠するにあたってこれぐらいのフェリチンがないといけないという基準があるそうで、フェリチン40以下では妊娠が許可されない国もあるそうです。
生理がある女性は、毎月鉄を失うので、積極的に鉄を摂らないと不足します。
閉経後の女性や男性は鉄不足の人は少ないです。
私は鉄をしっかり摂っていると思っていましたが、それでも食事だけでは足りませんでした。それだけ生理での鉄の損失は大きいのです。
それが、鉄のサプリメントを飲み始めたところ、一気に元気になりました。以下が私が飲んでいる鉄のサプリメントです。

野菜中心でバランスを心がけていた食事からスーパー糖質制限に変えた時も、様々な体調不良が改善し、全く疲れを感じないほど体力がつきましたが、鉄を飲み始めたことで、さらに体が楽に動かせるようになりました。
藤川医師は鉄不足の女性がフェリチン50を越えると別人のように元気になると述べられていますが、本当にその通りです。
食事や運動の量は変えていないので、筋肉量は変わっていませんが、同じ体格なのに鉄があるとないとではパワーがまるで違います。
このように言うと「気のせい」と言われるのですが、実際に私の記事を読まれた女性から「鉄を飲み始めて元気になった、体温が上がった」とメールを頂くことが増えています。
糖質制限をやっておられる方だけではなく、ベジタリアンの方や、バランスの良い食生活をしている方からもそのような報告があったので、どんな食事をしていても、鉄不足の人は、それを解消することで、体に変化がハッキリと表れるようです。
「元気になった」、「体温が上がった」・・・ということは、ATPがしっかりと作られているからでしょう。
つまり、「好気性解糖」ができている・・・ということです。
というわけなので、グルコースを完全燃焼する為には、ビタミンB1だけでなく、鉄不足にならないようにする事も大切です(※もちろん他の補酵素、補因子も大切です)。
繰り返しますが、これは糖質制限をしている人にも言えることです。
タンパク質不足の解消も必要
どうしても糖質が止められない人は、「ATP不足対策」、「乳酸の蓄積対策」を忘れないようにして下さい。
食事だけでは歯が立たないので、サプリを利用して代謝をスムーズにし、できるだけブドウ糖(グルコース)を完全燃焼させるように意識すると良いです。
そして、もう一つ大事なことがあります。それは、タンパク質を不足させない事です。
タンパク質は体の材料なので、これが不足していたら弱い体になります。当然、回復力も低下します。タンパク質不足の状態では、どんな健康法も役に立ちません。
生体はアミノ酸からタンパク質を作っています。作っては壊し・・・の繰り返しで成り立っています。その為、アミノ酸も古くなり変形します。
通常、このような痛んだアミノ酸は破棄されますが、タンパク質不足の人は材料がないので、この古いアミノ酸を使い回します。これが問題なのです。
変形したアミノ酸からできたタンパク質は、免疫機能からすると「非自己」に見えるのです。
つまり、「敵」ですから、そうなれば、自分自身を攻撃する「自己免疫疾患」の原因になります。
使い回しにはリスクがあります。なのでタンパク質は常に補充し続けることが大切です。
そして、「タンパク質が足りているかどうか」の目安ですが、血液検査の項目に「尿素窒素(BUN)」というのがあります。
BUNが10mg/dL以下の人は、タンパク質不足です。理想は15mg/dLです。
タンパク質が不足している人は、プロテインで補うのも一つの手です。
糖質を摂る人に覚えておいて欲しいこと
今回は糖質を止められない方に向けて、「糖質を止めないで健康を維持する方法」についてお話ししました。これを実行すれば、ダメージはある程度抑えられると思います。
しかし、もし「癌」や「膠原病 こうげんびょう」になった場合は、これだけでは通用しないと思って下さい。やはり糖質を減らした方が効果的です。
これらの難病を糖質制限で治療する場合は、食事から得る糖質を極限までそぎ落とします。
以下の記事でも書きましたが、癌治療にいたっては「ブドウ糖」の点滴ではなく、「イントラリポス」というブドウ糖0点滴をするそうです。
【注意】癌の本質を理解していないと症状が悪化する治療法を選択します
何故そこまでするのかというと、糖質を減らした方が効果があるからに他なりません。つまり、基本的に糖質は毒性が強いものなのです。
糖質制限を行なってはいけない疾患(例えば、腎臓病 クローン病、糖尿病腎症、糖原病、活動性膵炎、肝硬変、長鎖脂肪酸代謝異常症...等)を抱えていないのであれば、どんな健康法を行なうにしても「体にダメージを与える糖質」を制限した方が効率が良いのです。