最近、スーパーで豆乳飲料が目立つようになりました。
抹茶、ココア、いちご、ココナッツ、チョコミント...と、色々な味付けがされているので、それまで豆乳が苦手だった人でも美味しく飲めそうです。
嗜好品としてなら良いと思います。
ですが、この豆乳飲料を『健康的』というイメージで紹介されているのを何度か目にしました。
ネットではよく見かけますし、少し前には情報番組でも放送されていました。
私は普段テレビを見ないのですが、その時はたまたま実家にいて、父がそれを見ていました。
私は食事を作っていて、後ろから聞こえてくるその音を聞きながら、「あぁ、あれか...」と思っていました。
番組の内容は、ヘルシーを強調していて、デメリットを一切言わなかったので悪質でしたが、このような報道はいつもの事なので、その時は気にもとめませんでした。
しかし、後で父が食事中に、その番組を見ていなかった母に対して、
「豆乳は体に良いから、今度買ってこい」
...と言ったのです。全く疑っていなかったので、完全に誘導されている様子でした。
さすがに聞き捨てなりません。
その時は一連の流れを私が見ていたので、すぐに「豆乳は体に悪いから買うな」と母に釘をさすことができました。
ですが、もしあの場に私がいなかったら、母も何も考えずに豆乳を健康目的で買う可能性は大いにありました。
既に分かりきったデメリットを一切言わず、メリットばかりを強調するのは許せません。
これでは、ほとんどの人が間違った選択をしてしまいます。
スーパー糖質制限をしている私が運営する当ブログでは、高タンパク質な食事を推奨しています。
一応、人間は動物食性動物なので、タンパク質も動物性の食品が良い事も何度も強調していますが、それでも植物性の豆製品を完全否定しているわけではありません。
ベジタリアンなど、動物性の食品が食べられない方もいらっしゃるからです。
また、肉や魚だけだとお金がかかるので、補助の範囲であれば、安価な豆製品を使用する事もありだと思っています。
例えば、私は1食あたり肉だと250~300gは食べるのですが、スーパーに行く時間が遅すぎて、g数が微妙な肉しか手に入らないことがあります。
1パック190gとかです。
こういう場合は足りないので、植物性のタンパク質である「豆腐」等の大豆製品や、「ひよこ豆」を足すこともあります。
ただしメインではありません。あくまで主役は動物性です。
そして、私はこれがあまり良くない事である事も分かったうえでやっています。
しかし、人によっては、「豆製品は高タンパク質だから健康的だ」...と考えて、豆製品を中心にタンパク質を摂取しようとする人がおられます。
糖質制限をしている方の中でも、豆製品に対して油断する人は少なくないのです。
高タンパク質をする事は良いのですが、この発想は思わぬ弊害を生む可能性があります。
そして、豆製品の中でも、特に問題なのが大豆からできた豆乳です。
栄養価を調べてみると、意外にタンパク質量が少なく、糖質もあるので、糖質制限をしている人はあまり飲まないだろうから心配いらない...と思っていましたが、
最近は飲みやすく販売されているので、高タンパク質食をする人が継続的に摂取してしまう可能性もあるので注意をしておきます。
本記事では、以下のような人に向けて、豆乳が健康的ではない理由についてお話します。
- プロテインを豆乳で溶かして飲む人
- 豆乳を健康の為に飲もうかどうか迷っている人
(補足として)
- 肉と豆製品を一緒に食べる回数が多い人
もう一度言って起きますが、嗜好品として楽しむぶんには別にいいと思います。
スポンサーリンク
健康的なイメージの大豆製品は副作用が多い
「豆乳」について語るためには、先に元となる「大豆」の実態について語らなければいけません。
大豆等の豆科の植物には、反栄養素(アンチニュートリエント)が含まれています。
「反栄養素」とはあまり一般的ではない単語ですが、簡単に言うと「身体によくないもの」の総称の事で、ファイトケミカルの一種です。
そして、代表的な「反栄養素」が以下になります。
- フィチン酸塩
- 酵素阻害物質
- ゴイトロゲン(甲状腺腫誘発物質)
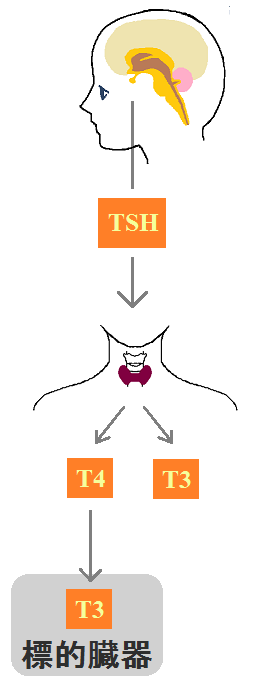
「ゴイトロゲン」とは、ヨウ素の取り込みを阻害したり、甲状腺腫を引き起こすものの総称の事です。
薬剤や化学物質だけでなく、大豆に含まれている「イソフラボン」や、アブラナ属の野菜等に含まれている「チオシアネート」もゴイトロゲンの性質を持っています。
これら3つのうち、「フィチン酸塩」に関しては、「有害ではない」という説もあり、調べてみるとそれなりに信憑性がありました。これだけで情報が大量になってしまうので、本記事では「フィチン酸塩」が危険かどうかについての追求はしません。
従って、現時点で私的に「確実にこれは問題だろう」と考えているのは、「酵素阻害物質」と「ゴイトロゲン」の2つになります。
...で、豆乳の元となる大豆には、この「反栄養素」がたっぷりと含まれています。
次はこのうちの「酵素阻害物質 こうそ そがい ぶっしつ」について説明します。
酵素阻害物質とは
代謝をよくする為には、酵素反応がスムーズでなければいけません。
その為には、必要な栄養素が揃っている必要があります。
主酵素が「タンパク質」で、そのサポートをするのが補酵素「ビタミン」と補因子「ミネラル」です。
これらが足りていれば代謝はスムーズに、不足すれば反応が滞るので代謝が悪くなります。
そうなると不健康です。
従って、酵素の働きを阻害する行為は、意図的に反応を滞らせ、不健康になる事を意味します。
例えば、薬にはその作用があります。
『藤川徳美医師 facebook 2017年12月18日』より引用
一方、ほとんどの薬は代謝酵素阻害作用を持つ。
薬とは、代謝酵素を阻害して、体内の特定の物質を増やしたり減らしたりするもの。
代謝酵素阻害作用は、拮抗薬、阻害剤(インヒビター)、ブロッカー、アンタゴニストなどと表現される。
胃潰瘍治療薬:
PPIプロトンポンプインヒビター)、
H2ブロッカー、
降圧薬:
βブロッカー、
Ca拮抗剤、
ACE阻害薬、
抗精神病薬:
SDA(セロトニンドーパミン・アンタゴニスト)、
抗うつ薬:
SSRI(セロトニン再取り込み阻害薬)。
つまり、薬は症状を軽減する作用はあるが、寿命短縮作用があると言うことになる。
すべての薬を否定するわけではなく必要な人もおられるのは事実だが、できるだけ少量で済むことが望ましいことは間違いない
重要なところです。
酵素の阻害 = 寿命短縮
そして、自然界に存在する種子類にも、酵素を阻害する作用があります。
何故かと言うと、「発芽に適切な条件」が揃わない環境下では、「種子が芽を出す為の酵素」が働かないようにする為です。
種子にとっては、この作用は有益です。
しかし、この酵素阻害作用は、種子に対してだけでなく、それを食べる側にもバッチリと影響します。
そして、大豆の場合は、以下のような大きな問題があります。
- 酵素阻害作用が強い
- 「発酵」以外の方法では酵素阻害作用を取り除くことが困難
種子類とえば、大豆、ナッツ、玄米...と、色々ありますが、この中でも大豆は、特に酵素阻害作用が強い種子です。
基本的に、種子類に含まれている酵素阻害作用等のアンチニュートリエントは、水に浸けると、水に移ります。
そして、完全にはなくなりませんが、時間をかけて調理すれば、ある程度は破壊もできます。
...このように多くの種子は、水に浸したり、加熱によって、ある程度酵素阻害作用を取り除くことができるのですが、
他の種子に比べると、大豆はこれらの方法では酵素阻害作用を取り除くことができないと言われています。
それを解決するには、「発酵」させるしかありません。
...ということはつまり、発酵していない大豆製品は、「酵素阻害作用が強い食品」なのです。
もう一度言いますが、酵素の阻害 = 寿命短縮です。体にとって健康どころか、マイナスの方が大きいですね。
その食品とは...例えばこちらです。
- 豆腐
- おから
- 豆乳
ちなみに、これらの製造方法は線上に繋がっているので、兄弟のようなもんです。
①粉砕した大豆をお湯に入れて加熱する
↓
②ふきんで漉して絞る
↓
③漉してできた液体は「豆乳」、ふきんにのこったのが「おから」
↓
④豆乳ににがりを入れて固めて「豆腐」が完成
豆乳、おから、豆腐の酵素阻害3兄弟の中でも、特に危険なのが豆乳です。
先ほど、種子類に含まれているアンチニュートリエントは、水に浸けると水に移る...と説明しましたが、豆乳とはその水分にあたる部分です。
大豆は水に浸したくらいでは酵素阻害作用を取り除くことが困難な為、そんなに水に移っているとは思えませんが、それでも「おから」や「豆腐」に比べるとこれらの成分が豊富である可能性は十分高いです。
従って、豆乳はアンチニュートリエントドリンクと言っても過言ではありません。
もちろん、酵素もしっかり阻害してくれることでしょう。
スポンサーリンク
タンパク質の消化が悪くなる
ここで、「酵素の阻害」...の分かりやすい具体例を挙げておきます。
食事をすると、消化酵素が分泌され、食べた物が分解されます。これによって、身体に吸収できるようになります。
従って、この消化酵素の働きを阻害すると、食べた物は当然未消化になります。
肉を食べると未消化になって発癌性物質が発生する...という説があります。
肉が未消化になる原因は色々ありますが、「タンパク質や脂質を分解する酵素を阻害する物質」と一緒に摂取すれば、そうなる可能性は高いです。
『アスリートのための最新栄養学(上)~三大栄養素編 / 著者:山本義徳』より引用
他にも大豆には問題があります。それは「トリプシンインヒビター」です。
トリプシンはタンパク消化酵素、インヒビターというのは邪魔するという意味で、大豆にはタンパク消化酵素を邪魔する物質が含まれているのです。
余談ですが、植物にはこのように「動物に食べられてしまわないように」代謝を阻害する物質が含まれていて、ジャガイモの芽にあるソラニンやホウレン草に含まれるシュウ酸などが代表的なものです。
人参に含まれるアスコルビナーゼはビタミンCを壊し、ワラビやゼンマイなどの山菜類にはビタミンB1を壊すアイノリナーゼが含まれます。
大豆のトリプシンインヒビターもその1つで、多くの動物は生の大豆を食べると下痢してしまいます。
ただしこれは加熱で壊されます。
大豆プロテインを製造するときには加熱されますので大丈夫です。
なお大豆製品のトリプシンインヒビター残存率は、木綿豆腐で2.5%、絹ごし豆腐で4.3%、豆乳で13%、納豆で0.7%だそうです。(※45)
豆乳でプロテインを割る人もいますが、これは避けたほうが良いかもしれません。
また「きな粉」はタンパク含有量が多いということでプロテインの代わりにきな粉を、と考える人がたまにいますが、これも避けたほうがいいでしょう。
(116p)
加熱されるので大丈夫...とありますが、大豆はそう簡単にはいかないという説があるので過信はできません。
大豆製品のトリプシンインヒビター残存率をまとめます。
- 木綿豆腐・・・・2.5%
- 絹ごし豆腐・・・4.3%
- 豆乳・・・・・・13%
- 納豆・・・・・・0.7%
豆乳が1番多いです。
飲んでも消化吸収が悪くなるなら、高いプロテインを豆乳で割るのはもったいないです。
スポンサーリンク
大豆製品の歴史
豆乳が飲まれるようになってどれくらい経ったのか...も重要なポイントです。
実は日本の豆乳飲料の歴史は、他の大豆製品に比べると非常に浅くて、一般的に飲まれるようになったのは、昭和50年前後だそうです。
『日本豆乳協会 豆乳について』より引用
大豆豆乳液ににがりを入れて固めると豆腐になりますが、その豆腐は約2000年前に中国で誕生したと言われており、その頃から豆乳もあったと言えます。
日本に中国(唐)から豆腐が伝わったのは奈良時代と言われていますが、豆乳の原型と言われる豆腐羹が禅宗の僧侶たちの食膳に出たのは、鎌倉時代と言われています。
これが、日本における豆乳の誕生と見られます。
一般の人たちに飲料商品として豆乳が出回るようになったのは戦後昭和50年前後以降でした。
「豆乳」と製造工程が近い「豆腐」と「おから」は、豆乳よりも食べられてきた期間が長いです。
「豆腐」の歴史は、以下を読んでも最も諸説紛々としていて、どれが本当かは不明です。
一方「おから」は、長い間「廃棄物」として扱われていたようで、食品としての地位を得たのは「豆腐」や「味噌」や「納豆」に比べてかなり後ですが、それでも江戸時代には食べられていたようです。
そして、発酵させた大豆製品である「味噌」や「納豆」の歴史も、比較の為に紹介しておきます。
歴史が長いのは、平安時代に記録が残っている「味噌」です。
『Wikipedia 味噌』より引用
起源
味噌の起源には二つの説がある。
中国伝来説
古代中国の醤を根源とし、遣唐使により中国を経て伝来したとされる説。
日本独自説
日本の味噌の原型は歴史が古く、弥生時代からとする説。日本においては縄文時代から製塩が行われ、醤などの塩蔵食品が作られていたと見られる。縄文時代後期から弥生時代にかけて遺跡から穀物を塩蔵していた形跡が見つかっている。古墳時代からは麹発酵の技術を加えたものとなった。
お次は「納豆」です。こちらも11世紀半ばから記録があるので古いです。
『Wikipedia 納豆』より引用
自然発酵法で行われた。
「納豆」という語句が確認できる最古の書物は、11世紀半ば頃に藤原明衡によって書かれた『新猿楽記』である。
同作中に「腐水葱香疾大根舂塩辛納豆」という記述があり、平安時代には納豆という言葉が既に存在していたことが確認できる。
比較すると、大豆製品の中でも豆乳は一般的な人が摂取してきた歴史は浅いです。
そして、歴史が浅いということは、その結果どうなったか...という実例が少ないということです。
健康に気を使う人が1番知りたいのはこれだと思いますので、次は豆乳と健康被害についてみていきます。
豆乳の健康被害
まずは、健康被害の一例です。
大豆の摂取と生理について。
今月に入ってから、毎日コップ1杯分の豆乳、毎日納豆か豆腐半丁どちらかを食べていました。
今まで生理不順などになったことないのですが、先日生理予定日前 に少し出血があり(いつも予定日前に来ることはない)、5日目の今も今までの生理の量とは比べものにならないくらい、少ししか出血してません。
着床出血かと思い検査薬もやったけれど、陰性だし‥
これって、いきなり大豆製品をとるようになったことと、関係ありますか?
大豆に含まれるイソフラボンは、女性ホルモンのエストロゲン(卵胞ホルモン)に似た働きをします。
エストロゲンは生理が終わってから、排卵が始まるまで多く分泌され、排卵後は子宮の内膜を厚くするために、プロゲステロン(黄体ホルモン)が多く分泌されます。
このプロゲステロンが多く分泌されるべき時期に、エストロゲンに似たイソフラボンを摂ると、さらにそれを上回るプロゲステロンを分泌してしまい、月経前緊張症(PMS)の症状が酷くなったり、それまで順調だった生理のサイクルが乱れてしまうことがあります。
http://lbr-japan.com/2013/02/18/5179/
わたしは牛乳と半々で調整豆乳を飲んでいた時期があったり、プロティンシェイク(大豆たんぱく)のダイエットをした経験がありますが、大豆製品をよく摂ると、頭痛や動悸、吐き気、めまい、発熱、不眠など、生理前の不調がとても酷くなってしまい、最初は食物アレルギーかと思い、病院でアレルギーテストをしましたが、大豆は陰性でした。
それでも症状は出るため、試しに大豆製品をなるべく摂らないようにして様子をみたら、とても楽になりました。
醤油やお味噌といった調味料は普通に摂りますが、豆乳やきな粉などは意識して摂らないようにしています。
お豆腐も本当は好きなのですが、生理前には1/6丁くらいしか食べません。
大豆製品には身体に良い成分がたくさん含まれていますが、生理周期に影響が出てしまうようでしたら、摂る量や時期を調整してみてください。
ここで、イソフラボンがでてきたので、これについて解説します。
スポンサーリンク
イソフラボンの問題点
大豆に多く含まれているイソフラボンは、ポリフェノールの一種です。
分子構造が女性ホルモンである「エストロゲン」にとてもよく似ていて、そのような働きをします。
その為、イソフラボンは、「植物性エストロゲン」と呼ばれています。
そして、先ほども説明したとおり、「ゴイトロゲン」の性質を持っています。
ちなみに、大豆に含まれているイソフラボンは、全体量の約0.2~0.4%です。
イソフラボンは大きく2つに分類されていて、以下のような特徴があります。
- グリコシド型イソフラボン・・・糖と結びついていて、分子が大きい
- アグリコン型イソフラボン・・・グリコシド型イソフラボンから糖を取り除くことで生成されたもので、分子が小さい
前者は、大腸で腸内細菌の酵素で糖を分解して消化吸収されるので、取り込むのに時間がかかります。
一方、後者はその必要がないので、吸収スピードは「グリコシド型イソフラボン」より3倍速いです。
そして、後者の「アグリコン型イソフラボン」は、以下の3つに分けられています。
- ダイゼイン・・・・エストロゲン様作用が穏やか
- ゲニステイン・・・エストロゲン様作用が強い
- グリシテイン・・・エストロゲン作用がほとんどない
イソフラボンの効能について、分かりやすくまとめてある記事を紹介します。
『妊娠・出産するための予習・復習ノート 食べてはいけない イソフラボン サプリメント 大豆製品 女性にも男性にも悪影響』より引用
「食品中の植物エストロゲンに関する調査研究」厚生科学研究(1998年)によると、100gあたりの大豆イソフラボンアグリコン含有量は、次の通りです。
大豆 140mg
きな粉 266
豆腐 20
おから 11
油揚げ 39
納豆 74
味噌 50
醤油 1
豆乳 25
日本人の日常摂取量は、16~22mg/日になります。。
「大豆イソフラボンを含む特定保健用食品の安全性評価の基本的な考え方」厚生労働省食品安全委員会(2006年)では、大豆イソフラボンの生体への影響は、主に次の3つ。
1 エストロゲンレセプター (ER)を介する作用(低濃度で作用する)
ERα:子宮、膣、卵巣、乳腺、視床下部、血管内皮細胞、血管平滑筋
ERβ:前立腺、卵巣、肺、脳、血管、骨
2 トポイソメラーゼ阻害作用(高濃度で作用する):抗癌剤である、VP16、ドキソルビシンと類似の作用で、胎児期の暴露は小児白血病に関連する可能性も懸念されます。
3 甲状腺機能ペルオキシダーゼ阻害作用:甲状腺機能亢進症になります。この作用を抑えるため、海外ではヨウ素の添加が必要ですが、日本では海藻によるヨウ素摂取が通常は十分あるため、基本的に問題ないと考えられています。
ゴイトロゲンの性質があるイソフラボンは、甲状腺機能を阻害する作用がある...と言いましたが、ヨウ素を摂取している限りはとりあえず心配がない...という意見です。
ただし、甲状腺に問題がある人は注意が必要です。
大豆イソフラボン長期摂取による閉経後の女性への影響として、、、
1 子宮内膜増殖症(子宮体癌の前癌病変)の増加:これは、ERα作用によるものであり、大豆イソフラボン150mg/日でリスクが高くなります。閉経後でも生理様の不正出血が起こり、子宮癌との鑑別が必要になります。
大豆イソフラボン上乗せ摂取(通常の食事以外の摂取)による閉経前女性への影響として、、、
2 生理不順(月経周期の延長):これは、大豆イソフラボン57mg/日でリスクが高くなります。
つまり、女性ホルモン補充は、
1 女性ホルモン低下の場合(更年期以降)、適度な補充はよいが、過剰な補充は悪影響
2 女性ホルモン正常の場合、補充は不要(悪影響)となります。
厚生労働省、食品安全委員会では、大豆イソフラボンアグリコン換算として1日上限摂取目安量を70~75mg/日とし、通常の食事に上乗せする上限を30mg/日としています。
設定根拠は、健康被害(子宮内膜増殖症)が起きる150mg/日の半量と、健康被害(生理不順)が起きる57mg/日の半量です。
ちなみに骨のカルシウム維持に役立つ量は25mg/日です。
この記述では、妊婦と小児は対象外としています。
実際の食品に換算してみると、大豆イソフラボンアグリコンとして、
豆腐1/2丁 35mg
納豆1食 33mg
豆乳200mL 50mg
ですから、簡単に健康被害を起こす摂取量に達してしまうのがおわかりいただけると思います。
その他、大豆イソフラボン摂取による
1 男性への影響:女性化乳房になることがあります。
2 妊婦への影響:母体から胎児に移行するのは明らかですが、データが不十分のため、判断できません。ただし、トポイソメラーゼの作用は無視できないと考えられています。
3 小児への影響:乳児用大豆調整乳は適切に管理されていますので、心配ありません。エストロゲン製剤により、骨端の閉鎖(身長の伸びが停止)と性的な早熟(初経発来、乳房発育)が起こり得ます。これも、データ不足のため、安全量の判断ができません。
女性ホルモンにより増悪する可能性のある疾患(エストロゲン依存性疾患)として、
1 子宮筋腫
2 子宮内膜症
3 子宮体癌
4 卵巣癌
5 乳癌
があります。しかし、病気の発症に直接関連しているというデータはありません。
こうしてみると、イソフラボンは生殖機能にダメージを与える傾向がありますね。
ですが、探してみると、「イソフラボンには副作用がない」という意見もありました。
その理由が以下です。
- イソフラボンの働きは、エストロゲンの1000分の1から10000分の1しかない
- イソフラボンは「エストロゲン」が不足している時だけエストロゲン様の作用をする
大豆やイソフラボンについて調べていくと、メリットばかり強調した話か、デメリットばかり強調した話のどちらかに偏っていると感じます。
この時点で胡散臭いのですが、こういう時は、実際に摂取し続けてどうなったかを確認するのが1番手っ取り早いです。
以下のサイトに、豆乳の消費量が載っています。
2012年の年間一人当たりの消費量(ℓ)が紹介されているのですが、日本は2.0です。
この中で注目して欲しいのが1位のタイ10.2です。
2位の韓国でも5.2ですから、かなり多いことが分かります。
調べてみると、タイでは豆乳が人気のようです。
『バンコクガォ 豆乳屋台はタイではメジャーなドリンクスタンド』より引用
みなさんは豆乳ってどれくらい飲みますか?
ちなみにボクは日本にいる時、ほぼ飲むことなかったんですけれど(飲むなら牛乳だった)タイに来てからはそれなりの頻度で飲むようになりました。
その要因がこちら。豆乳(ナームタウフー)の屋台です。
屋台で沸かしている、あったかーい豆乳に好きなトッピングをして飲みます。トッピングの数にもよりますが、大体1袋で5〜10バーツ程度ですね。この屋台は10Bです。
朝ごはん代わりに飲む(食べる)人も多いです。後はダイエット目的の人もいますねー。
コンビニやスーパーにも牛乳に比べてかなりの種類の豆乳が並んでいます。
恐らく牛乳の流通が拡大するよりも前に豆乳が存在していたからじゃないかと思っているのですが正確な所は分かりません。
便宜上、豆乳屋台と書いていますが、実際は本当の豆乳よりもさらっとしています。正にナームタウフー(豆腐水)。
対してコンビニなどで売ってる奴は、もう少し濃い目でドロッとしてます。こっちはノムタウフーと呼ばれていて、日本でいうところの豆乳です。
ここで思い出していただきたいのは、イソフラボンは生殖機能にダメージを与えるという事です。
タイは手術によって性別を変える人が多い国ですが、何故そういう人達が多いのか?という点についてはあまり触れられません。
他の国にはない理由があるはずです。
スポンサーリンク
大豆製品を選ぶ時の注意
大豆製品には多くのリスクがある事を説明してきました。
それを分かった上で、摂取する場合はどうすればいいのかについて考えてみます。
アンチニュートリエントを避けるには、以下の条件が必要です。
- 水に浸ける
- 時間をかける
- 発酵させる
大豆の場合は、発酵した製品なら比較的安心です。
当てはまるのは「味噌」や「納豆」ですが、注意があります。
実は、最近の昔ながらの製法ではない多くの「味噌」や「納豆」は、化学薬品や過度の熱を加える事によって、発酵の時間を短縮しています。
従って、発酵している商品ではあるけれども、物によっては十分ではない可能性を考慮した方がよいでしょう。
値段が他のより高いものなら大丈夫かもしれませんが、スーパーで売られている3パック100円前後の納豆...
私も買いますが、健康の為に常食するのは控えた方がよさそうです。
そして、身近にある加工食品にも注意が必要です。何故なら、「大豆タンパク」や「大豆油」が多く含まれているからです。
当然、アンチニュートリエントが含まれています。
...ということは、一つ一つは少量だったとしても、加工食品A、加工食品B...と、複数の食品を摂れば、トータルでとんでもない量になるかもしれません。
で、豆乳ですが、基本的に飲まない方が良いと思います。
たまに豆乳鍋をするとか、ドリンクを嗜好品目的で飲むくらいにして、継続的に摂取するのは止めておいた方が良いです。
特に、牛乳が飲めない子供に豆乳を飲ませている人や、プロテインを豆乳で割っている人はよく考えて下さい。
発酵した豆乳ヨーグルトなら大丈夫かな...と考えましたが、まだ普及して年数も経っていないので食べた人が今後どうなるかは分かりません。
リスクを知った上で、それぞれの事情に合わせて摂取するのが賢いです。
スポンサーリンク