- 投稿
- パーツ別 - 歯
前回は、根管治療をしていて「医者選びって重要だな」と感じた事について書きました。
歯医者を変えたい、今の先生は信頼できない、と思っている人に言いたいこと
ですが、仮に「これだ!!」と思う医師を見つけても、それで万事OKではありません。
根管治療の成功率の問題です。
私は最初に行ったA歯科で「成功率は2分の1」と聞かされましたが、何故2分の1になるのかの説明はありませんでした。
歯の構造がわからなかったので、なんでそうなるのかピンと来ませんでした。
ですが、構造がわかったことで、その理由は実にシンプルで、誰がどう考えても難しい治療だと思うようになりました。私はどんな優秀な医者にかかっても、この根管治療を完璧にするのは不可能だと思っています。
そこで、今回は、「根管治療が難しい理由」についてお話しようと思います。
まず、「歯の根の治療をする」と聞くと、一般の人は以下のようなイメージをすると思います。
- 歯に開いた穴に細い器具を入れる治療
- 単純な作業だけど、何回も何回も通わなければならない
細長い器具を歯の深いところへ入れる繰り返しなので「何やってるんだろう?」と以前から私も思っていました。しかも、毎回毎回その作業で、何回も通わなきゃいけないので、めんどくさいイメージがありました。
何をやっているのか、その意味がわかっていないと、こんなもんです。
でも、「歯の根の構造」を理解したら、あの地味な作業の意味が理解できます。
私は「歯の神経」は一本だと思っていました。
で、「神経を取る治療」と聞くと、ちくわの中にあるキュウリを抜き取るように、引っ張ってスーッと取れる・・・くらいに思っていました。
超適当なイメージです。
こんなだから「簡単に取れるだろう」とか「何回も、何回も、何やってんだ」と思うんですよね。
スポンサーリンク
歯の根の構造
では、実際の歯の神経はどうなっているかというと、以下をご覧下さい。
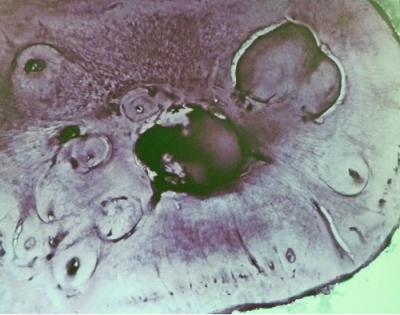
『ドクター・天野の歯科診療室 歯の根と神経の管の構造(根管の構造)より』引用
歯の根と神経の管の断面図(根管断面図)
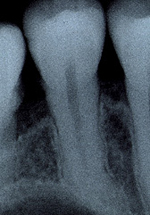
通常のレントゲンでは、右の写真のように、歯の根の神経が通っている管は、単純な1本の管に見えます。
しかし、上の写真のように、歯を輪切りにして電子顕微鏡で見てみると、歯の根にはレントゲンで見えていた大きな神経の管以外にも、細かい神経の管が無数に張り巡らされている事がわかります。
この細かい神経の管が存在するため、神経治療は一般的に難易度が高く、神経を抜いて消毒し、詰め物をする根管治療をしても、ばい菌が残って膿を作ってしまう事が多々あるのです。
私がイメージしたように、歯の根が一本だけなら、比較的取るのも簡単だと思うのですが、実際には断面図のように一本ではなく複雑に枝分かれしています。(※引用元では、レントゲン写真は右に位置していましたが、全く同じ配置にする事が出来なかったので、こちらでは写真を下に配置しました)
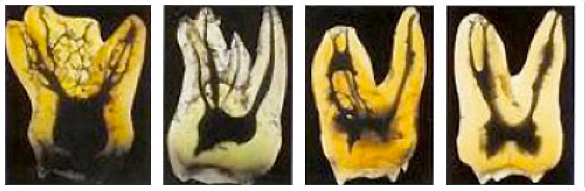
これだけではわかりにくいので、さらに別の角度から。
『歯科イーエムデンタルクリニック CT活用の精密な根管治療』より引用
一見簡単な処置のように思えますが、「根管を綺麗に清掃する作業」は非常に困難を極めます。なぜなら、根管は非常に複雑に入り組んでおり、完璧に清掃を行わなければ、「痛み」「腫れ」などの原因となり、「根尖病巣」という病気にもなるためです。下の黒い部分が神経の入っている管であり、このすべてを綺麗に清掃する必要があります。
従来までは、「肉眼」でこの治療をしていました。
少し考えればわかると思いますが、「肉眼」ではこの細かい部分をすべて確認しながら完璧に作業することは不可能です。つまり、従来法の根管治療とは「勘」や「経験」に頼った治療で、時には再治療そして「抜歯」の選択を迫られることも多々ありました。
私はこれを見た瞬間、「これを清掃するのは人間には不可能だな」と思いました。
上から下に向かっている穴ならともかく、縦の神経と縦の神経を繋ぐ横の神経をどうやって掃除するんですか?って話です。構造を確認する事すらも出来ません。蟻の巣を上から見ても、中の構造が掴めないのと一緒です。
そして、さらに詳しい説明が以下になります。
『根管治療(歯の神経治療)専門 吉本歯科医院 歯の神経を取ったのに痛みを感じる理由』より引用
そもそも歯の神経ってどんな形をしていると思われますか?
実は網目状になっています。
歯の神経を取ったのに痛い 歯の神経を抜いたのに痛い
根管治療歯の神経治療1本の糸がヒューっとあるのではなく、その先は網目状になっているのです。
イメージ的には蜘蛛の巣をイメージしてみてください。
張り巡らされているから、いろんな所が、それを痛いと感じます。
(中略)
つまり神経は、1本ではなく張り巡らされているのです。
では歯の中の神経はどうなっているのでしょうか。
いろんな画像や模式図では神経は1本、歯の中にドンとトンネルのように通っているかのごとく表わされていることが多いです。
しかし現実はそんなに単純ではないのです。
確かに大きい神経というのは何本かしかありませんが、小さい神経は何本もあるのです。
根っこの先を電子顕微鏡で調べた先生がいらっしゃいます。
1本の根っこに神経の入り口はなんと500箇所あったそうです。
(中略)
500箇所もの神経の処置を人間の手で出来ると思われますか?
はっきり申し上げて不可能です。
しかもそれは1mm四方の狭い場所に500本もの神経があるのです。
ですので針のようなもので「神経取りますよ」と言いますが、大雑把に大きい神経を取りますという意味合いであって、キチンとすべての神経を取るというのは不可能です。
最近ではマイクロスコープや顕微鏡で神経の治療をされている先生が増えてきました。
私もルーペを使って治療を行う場合があります。
しかしながらそれが見えるのは、あくまで神経の入り口なのです。
トンネルの入り口なのです。
歯の神経は1本ではなく小さい神経が何本もあるのです。歯の神経を取る治療(根管治療)を受けたのに歯が痛い理由です
トンネルの入り口を見たとして、トンネルの奥がどうなっているか分かりませんよね。
ただ、この「入り口を見つける」ということ。
実はここがすごく難しいのです。
その入り口すら見つけられないということが現実に多いためです。
ですから、ルーペやマイクロスコープを使うことによって、その入り口をより多く見つけることが出来るということです。
例えば上の奥歯の第一大臼歯という歯があります。
いわゆる6番目の歯ですね。
これは保険の算定では神経は3本しか算定はできません。
しかしながら現実的には4本目5本目の神経の入り口が確認されることが多々あるのです。
元々大きい神経が4本5本あるのに3本しか治療していない訳ですから当然痛みますよね。
わざと取らない訳ではないのです。
見つけられないのです、見つからないのです。
ですから神経を取ると言えばあたかもきれいに取れるようなイメージをされるかもしれませんが、大雑把に取っているということです。
しかも口の中からしか処置をする器具を入れることができません。
歯の神経治療(根管治療)歯の神経を取る治療
いわゆる針のようなものですね。
まっすぐな根っこであれば、まっすぐな針を使うことによって先端まで持って行くことができます。
(中略)
しかしながら曲がった根っこの場合には、曲がった器具でしか入れることができないのです。
しかし実際の器具はまっすぐなのです。
無理して頑張って開けようすると、実は根っこの途中に穴が開いてしまうということがあるのです。
根っこの途中に穴が開いてしまうとそこからバイ菌や薬が根の外へ流出したり血液やいろんな物が入ってきますから、結局歯を残すための根っこの治療であったはずなのに歯そのものを抜かなければならないという結果になってしまうことがあるのです。
ですから必ずしも神経がキチンと取れなくても一旦それで様子を見る。
これ以上取ると悪化してしまう可能性があるのでそれ以上はやらずにそこで止めておく、ということは日常診療において多々あることなのです。
ですからまず一点目としては、神経は完全には取り切れない。
しかもそれだけ多くの本数をしかも網目状になっている神経をキチンときれいに取る、これを短時間で1回で取れるというのはなかなか難しいことなのです。
通常根っこの治療(歯の神経の治療、根管治療ともいいます)というのは何回も何回も治療を受けることが多いのです。
しかも初めて1回目の治療というのはバイ菌があまり入っていないことが多いですから、比較的簡単に治療できることが多いです。
しかしながら2回目の治療、以前に治療したことがある歯をもう一度治療を行う場合には
その時にはバイ菌がいろんな所に潜んでおりますから何回も何回も治療が必要になることがあります。
私は、この話を永久歯が生える前に知りたかったです。
この話を読むと、完全に治療するのが困難だというのは頷けます。
スポンサーリンク
根の掃除について
複雑な根を治療する為に使われる器具がこれです。
『歯チャンネル88 歯科大辞典 リーマー、ファイル』より引用
リーマーとファイルは見た目はほとんど同じで、目的も細菌に感染した歯質を削り取るということで一緒ですが、先端部の刃の形状に少し違いがあり、リーマーは回転させながら、ファイルは掻き出すようにして使用します。
リーマーやファイルには様々なサイズがあり、持つ部分の色でサイズが分かるようになっています。
また、リーマーやファイルは通常指で持って使用しますが、形状記憶合金であるニッケルチタンで出来たファイルなど、歯科用エンジンに取り付けて使用するタイプのものもあります。
また、根管治療中にリーマー(ファイル)が破折して、歯の中に残ってしまうというトラブルがまれにあります。
口腔外科で、根を掃除する道具が高いと聞いたのですが、おそらくこれのことだと思います。
これだけではイメージが湧きませんので補足します。
以下の本は、「2013年10月25日 第一版発行」になっていますが、冒頭で、昭和58年、『歯は一日で治る』を一部追加改訂して発行したもので、時代背景が現代とは異なるという前置きがしてあります。時代は古いですが、読んでいて根管治療のことがよくイメージできたので紹介します。
『歯は一日で治る 自分の歯を守る驚異の根管治療法 / 著者・谷口清』より引用
根管治療の実態
リーマーだこが歯医者の誇り
歯の根の中を治療するには、その根をさぐり、拡大して薬を送り込んでやる小器具を用いる。その名をリーマーという。リーマー、リームするもの、リームとは掘削である。
針金の先にネジを切ったもの。歯の根の太さに応じ、リーマーの直径もいろんな種類がある。
歯の根は、通常ひらべったい穴、楕円形をしている。そのいちばん広い径まであげてやらないと、神経や血管の組織が腐敗して残り、そのガスが周囲の骨やシャーピー線維をおかしていく。痛くて夜も眠れなくなる。
リーマーは、その太さにより、何番と呼ばれるが、その番号の国際規格は、直径が百分の何ミリかで呼ぶことになっている。
リーマーの20番といえば、百分の二十ミリの直径をもっているリーマーということだ。いちばん細いもので8番、つまり百分の八ミリからはじまって、8番、10番、15番と、数字が60番まで5番きざみになっている。百分の五十ミリまでは、リーマーは、百分の五ミリずつ太くなる。60番からは10番ずつ太くなり、100番といえば、直径一ミリである。
リーマーは、この太さのほかに、歯の位置により長さも使用上で使い分ける。これが二十一ミリ、二十五ミリ、三十一ミリの三種。
リーマーを使ったあとの、根の中を平滑にするために、ヤスリ状のファイルという、リーマーに似た小器具も併用する。ファイルにも太さと長さの別があり、さらにその形態から二つに分かれている。
これでリーマーとファイルで三種、長さ三種で計九種、直径が8番から120番までとして、ざっと十七種、全部でなんと百五十以上のタイプの異なる小器具をそろえていなくては仕事にならないことになるのだ
(中略)
リーマーは力を入れて回してはいけないと教えられたが、それはせいぜい40番までで、根の径が太くなり、楕円のそれを正円に整形しようとすると、指先にかなりの力が入ってくる。力任せに治療をすればリーマーが折れこんでしまうし、力を入れないと削れない。これが根管治療のコツである。
リーマーを上手に使いこなしている歯科医は、その利き腕の人差し指の先に、リーマーだこがかならずできている。
(144p~146p)
続いて同じ著者ですが、2007年9月に発行された本です。巻末に以下のように記載されているので、昔のものだと思います。
本書は『私は「初診料10万円」の歯医者です』『歯科・インプラントは白衣の悪魔』『歯医者がバラした歯医者の本』『A歯科タニグチ会・不定期刊「ASHIKA」』(いずれも谷口清・著)から抜粋し、また著者の友人たちの寄稿と協力によって構成されています。
『「ダメな歯医者」の見分け方 「歯医者えらび」も寿命のうち / 著者・谷口清 監修・谷口悦子』より引用
その細いリーマーで、歯の根をさぐっていくのが根管治療の始まりである。
最初から私が治療をする歯であれば、リーマーはすんなりと根管に入ってくれる。だが、前医による綿やら何やらのオマジナイがつめこまれている歯では、この始まりが、かなり手間取るのだ。
ヘタはヘタなりに、何もせずにいておいてくれればいいのにと、下手くそ歯医者を怨み、憎み、呪うのがほとんどである。
長年にわたり、ヘタな歯医者がいじった歯の後始末は大変だ。自己防衛のために身体ががんばり、根管の中にはカルシウムなどが沈着している。これを開けていくことこそ根管治療の基本なのである。
根の先から、手前約一ミリのところまで、リーマーでさぐっていく。
この一ミリは、カンと手先と、患者さんの反応や、微弱な電流を手掛かりにして計る。この際、X線写真も重要な情報を与えてくれる。
(142p)
再治療が難しいのが分かる気がします。
前医による綿やら何やらのオマジナイってなんですか?って思いませんか。昔の話だと思いたい・・・。
「リーマー」を使えない歯医者が歯を抜きたがる
10番のリーマーから、一〇〇分の五ミリずつ、根管を広げていく。
リーマーについた歯粉やゴミを、滅菌済みのリーマーで拭き取る。歯粉やゴミのついたリーマーは、アシスタントの衛生士が、拭いたところで取れやしないので使い捨てる。
ここで少しでも、歯を構成している意外の“何か”が付着していたら、まだ拡大がすんでいないのだ。
リーマーは、私の目の前に番号の小さいものから大きい順に、時計の針が動く方向と同じに並べさせてある。歯の表面は、エナメル質と称する、人体を構成している物質の中で、いちばん硬いものでおおわれている。
だからといって、根管を囲んでいる象牙質が柔らかいということはない。
リーマーは、根管にそって曲がり、それをリーム(回転させる)するから、リーマーの切れ味が落ち、刃先が曲がり、そして生体には不必要なものが絡みついてくる。
リーマーとは消耗品である。
こいつを力まかせに回せば折れる。折れたリーマーは二度ととり出せない。だから、ここは力とワザとカンの見せどころである。曲がったり、刃先が少しでも変化していたりしたときには、すぐに同じ番号のリーマーにとり替える。
リーマーは、私の目の前に、時計の針の動く方向と同じに太くなるように、衛生士に並べさせておくと書いた。このいちばん手前、すぐに手の届く所には、現在使用中と同じ番号、同じ長さのリーマーが置いてある。
だから、同じ長さのリーマーで、根管の汚れ具合や、曲がり具合で何回も何十回も、リーミングを繰り返すことになる。
歯医者はバカだから、一本七〇〇円のリーマーを惜しんで、無理にひねり、その結果、根管とは別のところにミゾをつくるヤツがいる。根管治療が健保で安いからと、リーマーをケチって、歯の中で折ってしまう。そうしておいていうことがいい。
「あなたの歯は、抜くしかない」
自分の不注意、不始末で残してしまった、折れたリーマーの証拠を隠すためなのである。
リーマー一本、太いものでたかだか一千円。
(147p~149p)
リーマー一本、たかだか一千円とありますが、消耗品なら高いです。口腔外科の先生が保険治療で質の高い根管治療をすると赤字になると言っていたのも頷けます。
治療費が歯科医院に行く片道の交通費より安いので、手間と材料費考えたら・・・。
ここまで、根の治療、特に再治療の大変さについて紹介しましたので、続いて、「再治療はいつ行なうべきなのか」についてお話したいと思います。
スポンサーリンク
再治療のタイミング
過去に根管治療をした歯の根に潜んでいたばい菌が、やがて骨を溶かしてしまうのですから、レントゲンで黒い部分が見つかった場合は、すぐに「治療をしたい」と思ってしまいます。
すぐに治療した方がよいのかどうかというと・・・
答えはNOです。
残念ですが、止めておいた方が良いと思いました。
私の場合、レントゲンで確認すると、「現在治療している歯」の隣の歯の根の下も、実は同じくらい溶けています。ただし、痛みは出ていません。
地雷を抱えている気分です。ですが、地雷をわざわざ踏みに行ってはいけないのです。
私も最初は、早めに対処したいので、今の歯の治療が終わったら、次に隣の歯も治療したいと考えました。その事を検査をしてくれた口腔外科のO先生と、今治療に当たってくれているS先生に聞いてみました。
結論は、レントゲンで顎の骨が溶けている事が確認された場合でも、症状が出ていないうちから、開けて治療しない方が良いそうです。
これは、2人とも意見が一致していました。
その理由を、小学生にもわかるように簡単に説明してくれました。
症状がない状態で下手にいじると、菌が活性化してしまい、悪化する事があるそうなのです。
もしそういう事になってしまうと、なんで治療したの?ということになりかねないと。
だから、少しでも前兆(例えば噛んだ時に少し痛む等)があった時に治療を開始する方が良いそうです。
ちなみに、S先生も同じようになっているけど、このような理由からいじっていないそうです。医師本人がそうしているという事は、それが最善なのだと思います。
また、以前紹介したブログでも、症状が出ていない状態で、治療を開始して酷くなった有様が書かれている事からも、この説には信憑性があると言えます。
『実花ちんの顎骨骨髄縁の体験談☆手術&治療完了までのブログ 異変をレントゲンで発見』より引用
一番最初の始まりは、いつも通っている歯医者さんからでした。
今ではどこを治療していたか忘れてしまったのですが、たしか右の奥歯の治療が終わりかけた時に、先生から「この間撮影したレントゲン、この左側の奥歯の根の部分にバイキンがたまっているようですので、これから治療していきましょうか」と提案していただきました。
その歯は、私が6年以上前に大阪住んでいるときに治療したもので、いわゆる「神経を抜いて治療したあと、銀歯をかぶせて終了」という、皆さんが歯科で受ける、ごくありふれた虫歯の治療跡です。
私は、その歯に痛みもありませんでしたし、すっかり治療が終わった歯ということで存在を忘れており、先生の説明を受けても、いまいちピンと来ませんでしたが、バイキンがたまってるなら、それは取った方がいいですから、「お願いします」と言いました。
(中略)
まず、帰宅するころには、痛みのなかったその歯が痛み出し、(あ~痛むなら(治療のため銀歯を)開けんかったら良かった…)と、その時は少し後悔したのですが、まあ、朝には治っているだろうとその夜は眠ったのです。
歯科医の意見や、酷くなった方の体験記から判断すると、「医療費の高い海外へ何年も住むから先に治療を済ませたい」等、特殊な事情でもない限り、下手にいじらない方が安全かと思います。私も今治療している隣の歯は、すぐに治療せずに、症状が出るまで様子を見る事にします。
保険診療と保険外診療の根管治療の違いは設備だけではないへ続く
スポンサーリンク